
إن مرض هيرشسبرونج عند الأطفال ليس متكررًا جدًا ، ولكنه خطير جدًا ، وبالتالي فإن ارتباك الآباء الذين يسمعون مثل هذا التشخيص أمر مفهوم تمامًا. اسم المرض لا يسمع حتى من قبل معظم الأمهات والآباء ، وبالتالي هناك أسئلة حول هذا المرض أكثر من الإجابات.
ما هذا؟
حصل مرض هيرشسبرونج على اسمه من لقب طبيب الأطفال هارالد هيرشسبرونج ، الذي وصف المرض لأول مرة بعد وفاة اثنين من مرضاه الصغار من الإمساك المزمن الشديد. أيضا ، هذا المرض له أسماء أخرى - ندرة القولون أو تضخم القولون الخلقي.
تجدر الإشارة إلى أن المرض هو شذوذ خلقي في نمو الأمعاء الغليظة ، حيث يكون التغوط صعبًا للغاية بسبب حقيقة أن التعصيب مضطرب (اتصالات عصبية أو بنية عصبية) في أحد أقسام الأمعاء الغليظة ، غالبًا الأجزاء السفلية. نتيجة لحقيقة أن النشاط العصبي في هذا القسم مضطرب ، يتطور انخفاض في التمعج حتى غيابه التام ، وفي أجزاء من الأمعاء الواقعة فوق المنطقة المصابة ، ترسب كمية كبيرة من البراز.
وفقًا لمنظمة الصحة العالمية ، يحدث مرض هيرشسبرونج في الطفولة لدى واحد من كل 5000 مولود جديد. هناك بيانات أخرى تشير إلى أن المرض يحدث مع تواتر 1: 2000 مولود جديد. الأولاد أكثر عرضة للإصابة بالأمراض الخلقية - بالنسبة لفتاة مريضة ، هناك أربعة ممثلين صغار للجنس الأقوى.
في 9 من كل 10 أطفال ، وفقًا للإحصاءات ، تم العثور على تضخم القولون الخلقي قبل سن 10 سنوات. في كل حالة ثالثة تقريبًا ، يصاحب شذوذ نمو القولون بعض التشوهات الأخرى ، وكل طفل عاشر مصاب بهذا الشذوذ يعاني من متلازمة داون.


لماذا يحدث ذلك؟
يكون الخلل خلقيًا دائمًا ، لكن الأسباب التي تسببه لا تزال موضع دراسة من قبل الأطباء والعلماء. اليوم ، يميل الخبراء إلى الاعتقاد بأن تكوين الشذوذ يتأثر بعدة عوامل في وقت واحد ، أهمها تلف العديد من الجينات في وقت واحد ، والتي ، في الواقع ، هي المسؤولة عن كيفية تشكيل الهياكل العصبية لجدران القولون بشكل صحيح وفي الوقت المناسب. في علم الوراثة ، كل شيء معقد للغاية ، وقد يكون من الصعب على الآباء فهم سبب إنجاب طفل مريض بصحة جيدة. لكن دعنا نحاول التوضيح.
عامل وراثي. تقريبا كل طفل خامس يعاني من تضخم القولون الخلقي له تأثير وراثي عائلي. أثناء الحمل ، يتم تشكيل عملية طفرة في الجينات RET و GDNF و EDN3 و ENDRB. في الأسبوع 7-12 من الحمل ، عندما يكمل الجنين تكوين الخلايا العصبية في جدران الأعضاء الداخلية ، لا يمكن للجينات المصابة المدرجة أن تضمن انتقال خلايا الخلايا العصبية الجرثومية (التي تتكون منها الخلايا العصبية) إلى المكان المطلوب. في حوالي 11-12٪ من الحالات ، تجد الجينات انحرافات (أخطاء غير مبررة) في الكروموسومات. وفي كل طفل خامس مصاب بمرض هيرشسبرونغ ، ترتبط الحالة الشاذة ارتباطًا وثيقًا ببعض المتلازمات الوراثية.
عيوب على مستوى النمو داخل الرحم. تنشأ عند الأطفال الذين ، في وقت الحمل ، لديهم جينات صحية مذكورة أعلاه ، لكن المشكلة والخطأ نشأ في عملية التطور الجنيني. قد يكون السبب عدوى فيروسية ، أنفلونزا ، تعاني منها الأم في مرحلة مبكرة من الحمل ، وتأثير جرعات عالية من الإشعاع المشع على جسم المرأة الحامل خلال هذه الفترة ، وملامسة المرأة في المراحل المبكرة لمواد يمكن أن تسبب طفرات جينية في الجنين. في الوقت نفسه ، تم تعطيل توزيع الخلايا الجرثومية - الخلايا العصبية.
وتابع الأطباء الإحصائيات ويقولون بثقة إن احتمالية الإصابة بمرض هيرشسبرونج لدى الأطفال تزداد إذا كانت المرأة الحامل تعاني من أمراض توليدية مختلفة ، وأمراض نسائية ، وكذلك تسمم الحمل ، وداء السكري ، وارتفاع ضغط الدم ، وفشل القلب أو بعض أمراض القلب.


تعتبر الفترة من 7 إلى 12 أسبوعًا من الحمل حرجة من حيث احتمال حدوث فشل في تكوين الهياكل العصبية لجدران الأمعاء الغليظة للجنين. خلال هذه الفترة تم وضع ما يسمى بضفائر مايسنر العصبية ، والتي توجد في الأشخاص الأصحاء في طبقة الأمعاء الغليظة تحت الغشاء المخاطي. خلال نفس الفترة ، يتم تكوين العقد والضفائر من الأعصاب تسمى ضفيرة أوينباخ ، الموجودة في الطبقة العضلية للأمعاء.
نظرًا لأن الخلايا العصبية الجنينية لا تصل إلى المكان المناسب في الوقت المناسب أو بكميات غير كافية ، فإن النهايات العصبية هناك تتشكل مع أخطاء - إما شظايا فردية أو شبكة ضعيفة وغير منتظمة غير متطورة. هذه المنطقة ، الخالية من الإمداد العصبي الطبيعي ، لا يمكنها التعامل مع المهمة الرئيسية للأمعاء الغليظة - إزالة المحتويات من الخارج. لذلك ، يحدث إمساك مستمر ، ثم تبدأ أقسام الأمعاء العليا في التوسع.


تصنيف وأنواع علم الأمراض
سيتحدث الأطباء عن نوع ونوع المرض الذي يصيب حديثي الولادة أو الرضيع أو الطفل الأكبر سنًا بناءً على السمات التشريحية والسريرية للشذوذ في طفل معين.
المعيار الرئيسي هو طول المنطقة المعوية المصابة.
الحالة الأكثر شيوعًا هي الشكل المستقيم السيني. توجد في 65-75٪ من المرضى. في كل حالة رابعة ، يحدث الشكل المستقيمي للمرض. فقط في 3٪ من الحالات تم العثور على شكل إجمالي فرعي ، في 1.5٪ من الحالات تكون الآفة قطعية بطبيعتها. يحدث الشكل الكلي ، الذي تتأثر فيه الأمعاء الغليظة بأكملها ويحرم من الدعم العصبي ، في 0.5٪ من الحالات.
كما ذكرنا سابقًا ، تتوسع الأقسام العلوية بسبب التراكم المستمر للكتل البرازية ، واعتمادًا على المكان الدقيق للتوسع المرضي ، تتم إضافة مثل هذه التعيينات لمكان التوسع مثل megarectum و megasigma وتضخم القولون الكلي والإجمالي ، وما إلى ذلك ، إلى التشخيص المحدد.


تسمح مجموعة أعراض ومظاهر التشوهات التنموية للأطباء بتحديد عدة أنواع من الأمراض.
- طفل نموذجي - يحدث في 90-95٪ من الحالات. يتطور بسرعة ، مصحوبًا بإمساك متكرر جدًا ، عندما يكون الطفل غير قادر عمليًا على إفراغ الأمعاء ، بدون مساعدة خارجية ، تظهر الأعراض الأولى لانسداد الأمعاء بسرعة.
- طفل باقية - يظهر لأول مرة بعد الطفولة. عادة ما يكون هذا بسبب حقيقة أن منطقة صغيرة من الأمعاء تتأثر ، وبالتالي فإن الصورة السريرية تتطور ببطء وطويلة الأمد.
- مخفي - لأول مرة ، يصبح الإمساك المؤلم مشكلة أقرب إلى فترة المراهقة لنمو الطفل. الانسداد المعوي يتزايد بسرعة.
كما يتم تمييز أشكال المرض التي يتم تعويضها وتعويضها من الباطن وغير المعاوضة. إذا تمكن الجسم من تعويض المشكلة جزئيًا ، يمكن للطفل على مر السنين إفراغ نفسه ، لكنه سيصبح تدريجياً عرضة للإمساك ، والذي يمكن أن تتراوح مدته من 3 أيام إلى أسبوع. في حالة الإصابة بداء هيرشسبرونغ غير المعوض ، يكون الطفل قادرًا على حركة الأمعاء ، ولكن فقط باستخدام حقنة شرجية أو ملين. بدونهم الإمساك.
في حالة عدم التعويض ، لا يتغوط الطفل ولا يشعر بالحاجة إلى عملية التطهير الطبيعية هذه. يصبح سماكة البراز في الأمعاء شبيهة بالحجارة ، ولا تساعد الملينات والحقن الشرجية.


الأعراض والعلامات
يعتمد ذلك على مدى تأثر الأمعاء الغليظة عندما يكون من الممكن تحديد الأعراض الأولى لعلم الأمراض عند الطفل. في الغالبية العظمى من الحالات ، يتم تحديد الحالة الشاذة بعد الولادة ، ولكن من الممكن أيضًا اتباع مسار كامن مصحوب بأعراض طفيفة ، مما يجعل من الممكن تشخيص مرض هيرشسبرونج فقط في المدرسة أو المراهقة أو بعد ذلك.
يتجلى تعصيب الأمعاء الغليظة الإمساك المزمن. إذا كان لدى الطفل الرغبة في إفراغ الأمعاء ، لكنه لا يستطيع القيام بذلك ، فإننا لا نتحدث عن شذوذ خلقي. مع تضخم القولون الخلقي لا يشعر الطفل عادة بالحاجة إلى إفراغ الأمعاء. يعاني ما يقرب من نصف الأطفال المصابين بهذا التشخيص من الانتفاخ وآلام البطن المصاحبة لتراكم البراز وتضخم الأمعاء العلوية.
يشكل الوجود الطويل للشذوذ عدم تناسق واضح في البطن. تظهر الأوردة الزرقاء من الأوردة على البطن بالعين المجردة. المسار الطويل للمرض يؤدي إلى الإصابة بفقر الدم لدى الطفل ، وبشرته شاحبة ، ويعاني من دوار متكرر ، ويتعب بسرعة. بسبب تراكم البراز ، قد تكون هناك أعراض تسمم تتجلى في الصداع والغثيان والقيء في بعض الأحيان.


المراحل المختلفة لها خصائص مختلفة.
- تعويض - الإمساك عند حديثي الولادة ، ويزداد سوءًا مع إدخال الأطعمة التكميلية. إذا قام الوالدان بمراقبة تواتر حركات الأمعاء ، فإنهم يعطون الحقن الشرجية في الوقت المناسب ، ثم لا يتم إزعاج الحالة العامة للطفل. في الدرجة الثانية ، تبدأ شهية الطفل بالتدهور.
- تعويض ثانوي - يصبح الإمساك أكثر تكرارا ، وبدون حقنة شرجية يصبح من المستحيل تقريبا إفراغ الأمعاء ، ولكن مع العلاج المناسب ، فإن علم الأمراض لديه كل فرصة للذهاب إلى شكل تعويض تزداد أعراض مرض هيرشسبرونج ببطء وتدريجي.
- لا تعويضي - تتراكم الأعراض بسرعة كبيرة. في الدرجة الأولى ، يكون المسار الحاد ملحوظًا - يعاني الطفل من ضعف تصريف الغازات ، ولا توجد حركة للأمعاء ، والبطن منتفخ مثل "الضفدع". في الدرجة الثانية ، يصبح المرض مزمنًا.
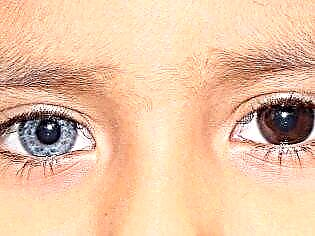
تفاصيل مثيرة للاهتمام: غالبًا ما يوجد تضخم القولون الخلقي عند الأطفال الذين يعانون من تباين الألوان منذ الولادة - لون مختلف لقزحية أعضاء الرؤية.

ما هو الخطر؟
يعد تكتل الأمعاء الغليظة خطيرًا لأن العمليات الهضمية للطفل المريض تكون مضطربة ، ويتم امتصاص العناصر الغذائية بشكل أقل من اللازم ، وبما أن كل هذا يحدث على خلفية انخفاض الشهية ، فمن الممكن أن يصبح الطفل متضخم التغذية أو يبدأ في المعاناة من الإرهاق الشديد - دنف.
ينمو الأطفال المصابون بمثل هذا التشوه الخلقي ببطء ، ويتخلفون عن أقرانهم في الطول والوزن ، وغالبًا ما يعانون من دسباقتريوزيس ، التهاب الأغشية المخاطية المعوية.
أخطر المضاعفات هو تطور انسداد معوي ، وكذلك تكوين تقرحات ضغط في جدران الأمعاء بحجارة برازية في انتهاك لسلامة الأمعاء نفسها. إنه خطير مع التهاب الصفاق والإنتان.


التشخيص
قد يقترح الطبيب أن الطفل يعاني من نبتة في الأمعاء بناءً على شكاوى من الوالدين من الانتفاخ المتكرر وصعوبة التغوط والإمساك. عندما يلمس أخصائي الرعاية الصحية البطن بأصابعه ، يتم إجراء اختبارين - اختبار "الورم" واختبار "أعراض الطين". في الحالة الأولى يكتشف الطبيب الأختام على الفحص الرقمي للبطن ، وفي الحالة الثانية ، يكتشف علامات ضغط القولون. في هذه الحالة ، يتم إرسال الطفل للفحص الذي يهدف إلى تأكيد أو دحض التشخيص. ويشمل:
- الأشعة السينية للأمعاء الغليظة مليئة بعامل التباين ؛
- تنظير المستقيم والقولون السيني.
- cytomorphology وفقًا لـ Swenson - الفحص النسيجي لعينات أنسجة المستقيم والقولون ؛
- اختبارات القياس.
في تحليل دم طفل مصاب بمرض هيرشسبرونغ ، عادة ما توجد كريات الدم البيضاء المرتفعة ، ESR ، والتغيرات السامة في العدلات.
يتم إجراء الفحص والتشخيص أخصائيو أمراض المستقيم والجراحون وأخصائيي الأمراض المعدية وأطباء الأطفال.

العلاج والتشخيص
يوصى عادة بإجراء عملية جراحية لطفل بهذا التشخيص. ويجب على الآباء أن يفهموا أنه إذا نصح الأطباء بذلك ، فمن الأفضل عدم الرفض ، لأن مرض هيرشسبرونغ لا يعالج بالطرق التقليدية والشعبية. أثناء العملية ، سيكون من الممكن استعادة سالكية الأمعاء ، وكذلك إزالة المنطقة المصابة ، مما يخلق الكثير من الصعوبات في عمل الأمعاء بأكملها.
هناك نوعان من العمليات - مرحلة واحدة ومرحلتان. لفهم أي واحد يوصي ، يأخذ الطبيب في الاعتبار عمر الطفل ، ودرجة الضرر المعوي ، وطول المنطقة المعصبة.
عادة ما يتم إجراء عملية من مرحلة واحدة مع مرض معوض وضرر معوي طفيف. ما عليك سوى إزالة المنطقة المصابة ، وتشكيل مفاغرة. هذه الطريقة أقل صدمة ، إذا حكمنا من خلال آراء الأطباء والمرضى.
يتم إجراء عملية من مرحلتين للأطفال الذين يعانون من مرض في مرحلة التعويض الفرعي وعدم المعاوضة ، مع وجود مناطق مصابة كبيرة من الأمعاء الغليظة تتضمن المرحلة الأولى إزالة المنطقة المصابة وإنشاء فغر مؤقت للقولون. في المرحلة الثانية ، يتم تشكيل مفاغرة منه.

يمكن إجراء عملية طارئة للطفل في حالة انسداد الأمعاء ، وتقرحات الجدران ، وانتهاك سلامة جدران الأمعاء.
من الصعب جدًا توقع شيء ما بعد كل شيء ، كل هذا يتوقف على مدى سرعة تشخيص الطفل بتشوه خلقي في النمو ، ونوعه ، وما إذا تم اتباع جميع التوصيات السريرية في الوقت المحدد. مع التشغيل المبكر ، تكون التوقعات مواتية. إذا تُرك الطفل دون علاج ، فإن احتمال وفاة الطفل يقدر بنسبة 80٪.
إذا تم التخلي عن العملية وأشكال الانسداد اللاحقة ، فمن الممكن أن يعاني الطفل بعد العملية من إعاقة ، ولكن حتى هنا يكون كل شيء فرديًا ويعتمد على حجم التدخل الجراحي.

اقرأ المزيد عن المرض في الفيديو التالي.



