
قبل بضعة عقود ، كان يبدو أن أطفال أنابيب الاختبار شيء من الخيال. اليوم ، يعيش أكثر من 5 ملايين شخص على هذا الكوكب ، وأصبح تصورهم وحقيقة وجودهم ممكنًا بفضل التلقيح الاصطناعي. ما هي هذه التقنية ، وكيف تعمل ، ومدى فعاليتها ومدى خطورتها ، سنخبرك في هذا المقال.

ما هذا؟
IVF تعني التخصيب في المختبر. وهذا يعني أن عملية الإخصاب نفسها لا تحدث داخل جسد الأنثى كما هو الحال مع الحمل الطبيعي ، بل تحدث خارجها في البيئة الخارجية. ثم يتم نقل البويضات الملقحة إلى تجويف الرحم عند المرأة وتحمل الطفل وتلده.
IVF (الإخصاب في المختبر) هو آخر فرصة للأزواج المصابين بأشكال شديدة أو كاملة من العقم. إذا لم يكن لديهم في وقت سابق الكثير من الخيارات - فكل ما تبقى هو التعامل مع عدم الإنجاب أو تربية الأطفال بالتبني ، ولكن الآن ، حتى في الحالات الحرجة ، أصبح الطب جاهزًا لتقديم مخرج ومساعدة الأزواج على أن يصبحوا آباء.

بدأت دراسة طرق استخلاص البويضات وتخصيبها بالحيوانات المنوية في ظروف معملية في منتصف القرن الماضي. ولكن تم تحقيق نجاح كبير فقط في عام 1978 ، عندما ولدت أول فتاة في المملكة المتحدة ، والتي ولدت في أنبوب اختبار. لويز براون تبلغ الآن 40 عامًا ، وهي أخصائية جيدة وأم ممتازة - ولديها أطفال حملتهم بشكل طبيعي.
في الاتحاد السوفياتي ، تم تنفيذ أول بروتوكول ناجح لأطفال الأنابيب في عام 1985. في موسكو ، ثم في لينينغراد ، وُلد طفلان ، وولدوا في أنبوب اختبار ثم زرعتهما أمهاتهم - فتاة وصبي. في عام 2010 ، تم الاعتراف ببرنامج التلقيح الاصطناعي على مستوى الدولة وتم إدراجه في برنامج التنمية الديمغرافية بموجب مرسوم صادر عن رئيس الاتحاد الروسي. بدأوا في إعطاء حصص لذلك ، يمكن الآن إجراء الإخصاب في المختبر وفقًا للمؤشرات بموجب سياسة التأمين الصحي الإجباري.


منذ ذلك الحين ، تم تنفيذ الآلاف من بروتوكولات التلقيح الاصطناعي في روسيا كل عام ، ووجدت العديد من العائلات السعادة في أن تصبح آباءً وتربية أطفالهم وأقاربهم بالدم والوراثة. يتم إجراء التلقيح الاصطناعي في جميع المناطق ، وتقدم العديد من العيادات ، الخاصة والعامة ، مثل هذه الخدمات على أساس حصص وعلى أساس مدفوع.
ينطوي التلقيح الاصطناعي على إخصاب البويضة بالحيوانات المنوية للزوج أو المتبرع في حاضنة خاصة ذات وسط غذائي. تخضع كل من الخلايا والأجنة الناتجة لمراقبة "الجودة" ، وعندها فقط يتم زرع أفضل فئات الأجنة في رحم المرأة. ما إذا كانوا سيتجذرون هو سؤال كبير ، فإن إجراء الإخصاب في المختبر لا يعطي أي ضمانات بحدوث الحمل. لا يعتمد نجاح الإجراء على الأطباء فحسب ، بل يعتمد أيضًا على صحة وعمر الأم الحامل ، وكذلك على الحظ العادي.
التلقيح الاصطناعي ليس حلاً سحريًا للعقم ، ولكنه فرصة حقيقية لنهاية سعيدة.


أنواع
هناك عدة أنواع من تقنيات التلقيح الاصطناعي. لا ينبغي الخلط بين التلقيح والتلقيح ، حيث يتم حقن الحيوانات المنوية في رحم المرأة ، ويتم الحمل داخل جسدها. جميع أنواع التلقيح الاصطناعي تعني الإخصاب في البيئة الخارجية. اعتمادًا على الصحة الإنجابية للزوجين ، هناك عدة طرق طبية لمساعدتهما على أن يصبحا آباء.
- أطفال الأنابيب ببويضة الزوج وحيواناته المنوية. تتضمن هذه الطريقة استخدام المواد البيولوجية للزوجين فقط للتخصيب.
- أطفال الأنابيب مع بويضة متبرعة. تُستخدم هذه الطريقة إذا كانت المرأة لا تنتج البويضات الخاصة بها ، أو إذا كان المبيض غائبًا أو لا يعمل.

- أطفال الأنابيب مع الحيوانات المنوية المانحة. يوصى بهذه الطريقة إذا كان العقم ناتجًا عن العامل الذكوري ولا يمكن القضاء عليه بطرق علاجية أخرى. إذا لم يكن للرجل عيش واحد ومناسب لإخصاب الحيوانات المنوية ، يمكن أن يُعرض على المرأة مادة حيوية من متبرع.
- أطفال الأنابيب مع تأجير الأرحام. يمكن إجراء هذا التلقيح الاصطناعي مع كل من الخلايا الجنسية الخاصة بها والمتبرع بها ، لكن الأم البديلة ستحمل الطفل للزوجين. هذا مهم عندما لا تتاح للمرأة فرصة لتحمل الحمل وتلد طفلًا بمفردها - لا يوجد رحم ، والولادة والحمل موانع حسب العمر ، وما إلى ذلك.

- أطفال الأنابيب مع مادة التجميد. في مثل هذه البروتوكولات ، يتم ضمنا استخدام البويضات أو الحيوانات المنوية أو الأجنة المجمدة أو المتبرع بها. الطريقة مقبولة وموافقة على نطاق واسع من قبل وزارة الصحة ، لما لها من مزايا عديدة مقارنة بالمحاولات المحفزة ، والتي يتعين على المرأة خلالها تناول جرعات كبيرة من الأدوية الهرمونية.
- الحقن المجهري. يُشار إلى التلقيح الاصطناعي مع الحقن المجهري المتزامن في الأشكال الشديدة من العقم عند الذكور ، عندما لا يكون لدى الأطباء خيار سوى إدخال حيوان منوي سليم واحد (إذا كان هناك حيوان منوي في القذف) بإبرة في البويضة.
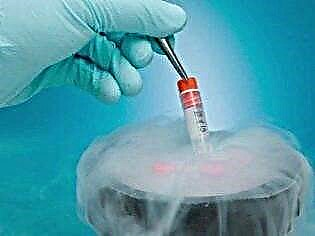

بالإضافة إلى ذلك ، يختلف التلقيح الاصطناعي أيضًا في العملية. غالبًا في بلدنا وفي العالم ، يتم استخدام ما يسمى بالبروتوكول المحفز. في غضون ذلك ، يحقق الأطباء ، باستخدام الهرمونات ، الإباضة الفائقة - نضوج عدة بصيلات ، ويتلقون عدة بويضات للتخصيب. هذه الطريقة تظهر نتائج أفضل من غيرها.


يتم الإخصاب أحيانًا في الدورة الطبيعية. في هذه الحالة ، لا يتم تحفيز المبايض ، ولا يتم وصف الهرمونات. كل شيء يسير بشكل طبيعي وطبيعي ، لكن فعالية الطريقة أقل ، لأنه يمكن الحصول على بويضة واحدة أو اثنتين فقط ، مما يقلل من فرص نجاح الإخصاب والحمل.
يحدد طبيب الخصوبة طريقة الاختيار والطريقة التي يجب اتباعها. هو الذي ، على أساس التحليلات والفحوصات ، قادر على تقييم جميع المخاطر المحتملة والتشخيص والمضاعفات وتقديم أفضل بروتوكول في كل حالة. لا توجد بروتوكولات عالمية ناجحة - كل شيء فردي بحت.

مؤشرات وموانع
المؤشر الرئيسي للإخصاب في المختبر هو عقم الذكور والإناث ، وأحيانًا كلاهما ، والذي لا يمكن القضاء عليه بطرق العلاج الأخرى. وأيضًا التلقيح الاصطناعي مقبول للأزواج أو النساء غير المتزوجات بناءً على طلبهن مع أي شكل من أشكال العقم. ينظم ذلك قرار من وزارة الصحة بتاريخ 2012/08.30.
من المهم ألا يكون لدى الزوجين ظروف يمنع استخدامها في التخصيب في المختبر. مثل أي تدخل عالي التقنية ، للإخصاب في المختبر فروق دقيقة خاصة به. كما يتم تحديد قائمة موانع الاستعمال بأمر من وزارة الصحة.

سيتم رفض التلقيح الاصطناعي إذا:
- إذا كانت المرأة مصابة بمرض عقلي يمكن أن يتعارض مع الولادة والولادة ؛
- الذين يعانون من أمراض مزمنة وخيمة يمكن أن يكون فيها الحمل والولادة قاتلاً للمرأة ؛
- التشوهات الخلقية للرحم ، والصدمات ، والتغيرات ، وغياب الرحم (فقط التلقيح الاصطناعي مع تأجير الأرحام اللاحق ممكن) ؛
- أورام المبيض والرحم التي تتطلب العلاج ؛
- العمليات الالتهابية الحادة في أي عضو أو نظام ؛
- أمراض الأورام.

لا يُمنع استخدام التلقيح الاصطناعي للرجل في أي حال ، لأنه حتى مع العقم الحاد عند الذكور في الطب ، هناك فرصة للحصول على عدد قليل على الأقل من الحيوانات المنوية السليمة للتخصيب تحت المجهر.
إذا تم العثور على موانع للزوجين ، يتم إصدار حظر مؤقت أو دائم على أطفال الأنابيب. مع الورم العضلي الرحمي ، يوصى بالخضوع أولاً للعلاج ، بما في ذلك الجراحة ، مع تكيس المبايض ، وسيكون الحظر مؤقتًا أيضًا.
لا يمكن فرض حظر نهائي وغير قابل للنقض إلا في حالة وجود تشوهات في تشريح الرحم.

المراحل - من البداية إلى النهاية
يعد التخطيط للحمل باستخدام التلقيح الاصطناعي عملية طويلة نوعًا ما تتطلب الكثير من الاهتمام بالتفاصيل من الزوجين والطبيب. لا توجد تفاهات هنا. يجب أن تبدأ في التحضير للتلقيح الصناعي مقدمًا ، لأن نتيجة الإجراء تعتمد غالبًا على هذا. سنخبرك أدناه عن كيفية تقدم كل مرحلة من مراحل التلقيح الصناعي بمزيد من التفصيل.
تدريب
من أجل قبول الزوجين في التلقيح الاصطناعي ، لا يكفي عدم وجود موانع ، تحتاج إلى البدء في جمع المستندات والشهادات اللازمة قبل 3-4 أشهر من علاج العقم المقصود.
يجب أن تخضع المرأة لفحص أمراض النساء - تقوم بعمل الموجات فوق الصوتية لأعضاء الحوض وتنظير المهبل وتنظير الرحم. تقوم بإجراء اختبارات المسحات من الجهاز التناسلي بحثًا عن البكتيريا والالتهابات. في أيام مختلفة من الدورة الشهرية (بدءًا من اليوم الخامس بعد بدء الحيض) ، يجب اجتياز قائمة كبيرة من الاختبارات للملف الهرموني - من المهم أن يعرف الطبيب الهرمونات وكمية إنتاجها في جسم المريضة. يتم فحص مستوى البرولاكتين والتستوستيرون والإستروجين والإستراديول و FSH و LH ومواد أخرى ، دون النسبة الطبيعية التي قد يصبح بداية الحمل ومسارها مستحيلاً.


تأخذ المرأة قائمة كبيرة من فحوصات الدم - لفيروس نقص المناعة البشرية والزهري ، للمجموعة وعامل Rh ، للتخثر ، التحليل العام والكيميائي الحيوي ، تحليل لما يسمى عدوى TORCH (الحصبة الألمانية ، داء المقوسات ، عدوى الفيروس المضخم للخلايا ، الهربس من النوع الأول والثاني. من الضروري إجراء فحص دم مناعي للأجسام المضادة للأمراض المنقولة جنسياً.
بالنسبة للرجل ، إذا كان من المخطط أن يتم استخدام الحيوانات المنوية لديه للتخصيب ، فمن الضروري إجراء فحص السائل المنوي مسبقًا ، ثم قبل الدخول إلى البروتوكول مرة أخرى. يتيح لك هذا التحليل تحديد المؤشرات الكمية والنوعية للسائل المنوي ، لتقييم بنية الخلايا الجرثومية وقابليتها للحياة. بالإضافة إلى ذلك ، يقوم الرجل بإجراء تصوير الصدر بالفلور ، واختبارات الدم لفيروس نقص المناعة البشرية والزهري والتهاب الكبد B و C ، كما يأخذ مسحة من مجرى البول بحثًا عن البكتيريا والتهابات الأعضاء التناسلية.


معا ، يخضع الشركاء لجميع التحليلات العامة اللازمة ، والتي تكون قائمة هذه التحليلات معيارية ومنظمة بأمر من وزارة الصحة. إذا كانت الزوجة أكبر من 35 عامًا ، وكان عمر الرجل أكثر من 40 عامًا ، فستحتاج بالتأكيد إلى استشارة أخصائي علم الوراثة ، بالإضافة إلى اختبارات للنمط النووي والتوافق الجيني للشركاء.
يجب أن نتذكر أن جميع الشهادات لها فترة صلاحيتها الخاصة. بعد انتهاء الفحص ، تتلقى المرأة استنتاج المعالج بشأن قبولها لإجراء التلقيح الاصطناعي. ستكون هذه الشهادة صالحة لمدة عام.
إذا تم الكشف عن مشاكل وأمراض وعدوى أثناء الفحص ، فسيتعين علاج الزوجين أولاً.

قبل حوالي ثلاثة أشهر من الإخصاب في المختبر المخطط له ، يجب أن يبدأ الرجل والمرأة دورة تناول الأدوية التي تعمل على تحسين جودة الخلايا الجرثومية. يشمل المخطط الفيتامينات والمكملات الغذائية. وأيضًا يجب على الزوجين اتباع أسلوب حياة صحي ، واستبعاد الآثار الضارة للنيكوتين والكحول ، وعدم الذهاب إلى الحمام والساونا ، وعدم ارتداء ملابس داخلية ضيقة تتعارض مع إمداد الدم الطبيعي للأعضاء التناسلية.
بمجرد اكتمال المرحلة التحضيرية وحصول الزوجين على القبول في بروتوكول التلقيح الاصطناعي ، سيتعين عليهم توقيع العقد والموافقة على الإجراء. يرجى ملاحظة - العقد القياسي ينص دائمًا على أن الدفع لكل مرحلة يجب أن يتم مقدمًا إذا تم إجراء التلقيح الاصطناعي مقابل رسوم. كما ينص الاتفاق على الإجراء على حظر ممارسة الجنس غير المحمي في جميع أنحاء البروتوكول. يسمح فقط بالواقي الذكري لمنع الحمل.

بداية البروتوكول
يتم إدخال البروتوكول قبل 10-12 يومًا من بدء الدورة الشهرية التالية. ضمن هذه الشروط ، يحتاج الزوجان إلى زيارة طبيبهما المتخصص في الإنجاب وتقديم جميع المستندات والاختبارات ، بالإضافة إلى عقد وموافقة خطية على الإجراء. تُعطى المرأة فحصًا بالموجات فوق الصوتية للتحكم وتُعطى يديها ورقة وصفة طبية. ومن معه سيتعين عليها الحضور إلى كل استقبال منذ تلك اللحظة.
في اليوم الأول ، يتم إدخال نوع البروتوكول والمواعيد الأولى على الورقة. إذا كان البروتوكول طويلاً ، فيمكن أن يبدأ التحفيز الهرموني بالفعل قبل أسبوعين من الدورة الشهرية. إذا كان البروتوكول قصيرًا ، فسيتم تحديد العلاج والأدوية والجرعة للفترة التي تلي نهاية الدورة الشهرية التالية.

عند الدخول في البروتوكول ، أوضح الزوجان أنه يمكن إيقاف العلاج لأسباب طبية في أي مرحلة ، في حين أن الزوجين سيعيدان فقط الأموال التي تم دفعها مقابل المرحلة الفاشلة ، ولن يتم إرجاع باقي الأموال للإجراءات التي تم إجراؤها بالفعل.
في حالة التلقيح الاصطناعي بموجب سياسة MHI ، يتم شرح قائمة تلك التحليلات التي يتعين عليهم إجراؤها مقابل رسوم للزوجين ، نظرًا لأن صناديق MHI ليست جميعها "مغطاة".

تحفيز المبيض
مع بروتوكول طويل ، والذي غالبًا ما يستخدم في الممارسة الطبية الروسية ، يتم تحفيز المبايض قبل بدء الدورة الشهرية التالية. خلال هذه الفترة ، تثبط العوامل الهرمونية وظيفة المبيض. هذه هي الطريقة التي يتم بها تحضير الغدد التناسلية للتحفيز الرئيسي. ثم توصف الأدوية التي ينبغي أن تعزز نمو المزيد من البصيلات. كلما زاد عدد البيض الذي تحصلين عليه ، زادت احتمالية حدوث الحمل.
بدون تحفيز ، تطور المرأة بويضة واحدة ناضجة ، نادرًا اثنتين. عند تحفيزها بالأدوية ، يمكن للمرأة أن تنضج 15-20 بويضة في نفس الوقت. لتحفيز المبايض ، غالبًا ما يتم وصف الأدوية مثل Puregon و Orgalutran و Menopur و Meriofert و Decapeptil وغيرها. استخدام هذه الأدوية مسموح به في المنزل. يتم حقنها إما في العضل أو تحت الجلد (حقنة في البطن) ، العديد من النساء يتبعن توصيات الطبيب بأنفسهن.


أثناء التحفيز ، تزور المرأة الطبيب ، وتجري اختبارات الدم للهرمونات ، وتخضع أيضًا للموجات فوق الصوتية عدة مرات من أجل تقييم استجابة الغدد التناسلية للتحفيز. إذا كان مفرطًا ، يتم تقليل الجرعات ؛ إذا كانت الاستجابة غير كافية ، يتم زيادتها. بمجرد أن تصل البصيلات ذات البويضات الناضجة إلى 16-20 مم ، يتم إعطاء حقنة واحدة من قوات حرس السواحل الهايتية. هذا يسمح للبيض بالنضوج. بعد هذا الحقن ، يمكن جمع البيض بعد 34-36 ساعة.
أثناء التحفيز ، قد يحدث الصداع ، وزيادة الوزن ، والغثيان ، وآلام شد في أسفل البطن وأسفل الظهر.
في هذه المرحلة ، من المهم منع SIA - متلازمة نضوب المبيض ، والتي تحدث نتيجة فرط تنبيه الغدد التناسلية.

جمع البويضات ، ثقب
يتم جمع البويضات الناضجة بطريقة البزل. يتم إدخال إبرة طويلة عبر المهبل في الجريبات ، حيث يتم ضخ السائل الجريبي مع البيض الموجود فيه. يتم التحكم في دقة التلاعب بواسطة مسبار الموجات فوق الصوتية. يتم إجراء العملية تحت تأثير التخدير العام. يتم إعطاء التخدير من قبل طبيب التخدير عن طريق الوريد.
يتم نقل محتويات البصيلات الناتجة على الفور إلى حاويات خاصة وإرسالها إلى المختبر الجنيني. هناك ، سيتم تحرير البيض من السائل الجريبي ووضعه في أطباق بتري بوسط غذائي.
لا يستمر الثقب أكثر من 15 دقيقة. بعد انتهاء العملية تبقى المرأة في العيادة تحت إشراف طبي لمدة 2.5-3 ساعات أخرى. إذا لم تكن هناك تعقيدات ، سمحوا لها بالعودة إلى المنزل. يحظر تناول الطعام قبل 12 ساعة من البزل ، ولا ينصح بشرب الماء والسوائل الأخرى لمدة 6-8 ساعات ، ولا ينصح بالجماع عشية التلاعب.


لا يمكنك المجيء إلى الإجراء ، الذي يتم في غرفة عمليات صغيرة ، مع الماكياج ، والعدسات اللاصقة ، والمجوهرات والمصوغات.
بعد ثقب في نفس اليوم ، يتم وصف مستحضرات البروجسترون في بروتوكول محفز. إنها ضرورية للحفاظ على وظيفة الجسم الأصفر ، الذي يتشكل في موقع البصيلات المثقوبة. إذا كان من المخطط إجراء عملية التلقيح الصناعي مع بويضات متبرعة أو بويضات خاصة بك ، ولكن يتم تجميدها مسبقًا ، فإن تحضير البروجسترون يبدأ من 14 إلى 15 يومًا من الدورة الشهرية.
يساعد هذا الدعم على إرخاء بطانة الرحم ، مما يجعل الانغراس اللاحق أسهل. بعد البزل ، من الممكن اكتشاف بقع غير وفيرة على المدى القصير ، وكذلك شد الآلام في أسفل الظهر وأسفل البطن على اليمين واليسار. عادة ، يمرون في غضون يوم.

جمع الحيوانات المنوية
عندما يتم الحصول على البويضات ، يتم تسليم الحيوانات المنوية إلى مختبر علم الأجنة. يجب إعادة جزء طازج إلى الرجل في نفس اليوم. عادة ما يتم الحصول على الحيوانات المنوية عن طريق الاستمناء. في بعض أشكال العقم عند الذكور ، يكون القذف المستقل مستحيلاً ، أو لا يحتوي القذف على حيوانات منوية حية. في هذه الحالة ، يتم أيضًا جمع الخلايا الجرثومية تحت التخدير. اعتمادًا على المؤشرات الفردية ، يتم إجراء خزعة الخصية أو شفط البربخ.
إذا كان هناك ما يشير إلى أخذ عينة جراحية للحيوانات المنوية ، تتم العملية في نفس يوم ثقب المبيض للزوجة. يتم تسليم الحيوانات المنوية الناتجة إلى المختبر ، ويتم تحريرها من السائل المنوي ، ثم يتم اختيار الحيوانات المنوية الأكثر صحة وحركية من إجمالي عدد الخلايا الجرثومية.


الإخصاب وزراعة الأجنة
يتم إجراء عملية الإخصاب من قبل علماء الأجنة. يتم أولاً الاحتفاظ بأفضل البويضات المختارة في محلول مغذي لمدة 4-5 ساعات ، وبعد ذلك يمكن بدء الإخصاب. يمكن تنفيذ هذه العملية المسؤولة بطريقتين رئيسيتين. في الحالة الأولى ، تتم إضافة الحيوانات المنوية المركزة ، التي خضعت بالفعل لتنقية أولية واختيار أولي ، إلى طبق بتري بالبويضات. في الحالة الثانية ، يتم استخدام طريقة حقن الحيوانات المنوية داخل الهيولى (ICSI).
إذا كانت هناك حاجة لاستخدام بويضات أو حيوانات منوية مجمدة ، يتم إذابتها أولاً وفحصها للتأكد من سلامتها وسلامتها. البروتوكولات المبردة ليست بأي حال من الأحوال أدنى من كفاءة الإخصاب بالخلايا الجرثومية الأصلية (الطازجة).


مع التلقيح الاصطناعي ، يجب أن يكون هناك حوالي 100 ألف حيوان منوي في الكوب لكل بويضة. باستخدام الحقن المجهري ، يتم حقن حيوان منوي واحد "يدويًا". يمكنك فهم ما إذا كان الإخصاب قد حدث في 2-4 ساعات. بعد 16 ساعة ، تظهر التغييرات على المستوى الخلوي ويمكن بالفعل تسجيلها بواسطة المجاهر القوية. الاستنتاج النهائي حول ما إذا كانت البويضات مخصبة يتم إجراؤها في يوم واحد.
يتم عدهم وإعطائهم تقييم أولي. إذا لم يتم تخصيب البويضة في الطبق ، يوصى بالحقن المجهري ، على الرغم من أن هذا يزيد بشكل كبير من تكلفة البروتوكول. تسمى البويضة الملقحة بالزيجوت. في اليوم الأول ، تحتوي على خلية واحدة فقط ، وفي اليوم الثاني - أربعة بالفعل ، وفي اليوم الثالث - 8 ، وفي اليوم الرابع - 16-20 ، وفي اليوم الخامس - من 40 إلى 200 خلية.
في اليوم الثاني من الزراعة ، يتم إجراء التقييم الأول لصلاحية الأجنة. بالفعل في مرحلة الزيجوت ، يمكن للأطباء اكتشاف الأمراض والعيوب الوراثية. سيتم قبول الأجنة ذات النوعية الجيدة فقط في النقل.


في اليوم الخامس والسادس ، يصبح الجنين كيسة أريمية. يُعتقد أن الأجنة تتجذر بشكل أفضل في هذه المرحلة. لكن أخيرًا ، يتم تحديد وقت النقل على أساس فردي. يمكن إعادة الزراعة في أي يوم من اليوم الثاني للزراعة حتى اليوم السادس.
في مرحلة التشخيص المسبق للانغراس ، يحدد اختصاصيو الأجنة جنس الأجنة إذا كانت هناك وصفة طبية من عالم الوراثة. يتم ذلك فقط إذا كان الزوجان يحملان أمراضًا مرتبطة وراثيًا بالكروموسوم الجنسي ، مثل الهيموفيليا. في هذه الحالة ، يتم زرع أجنة من جنس معين فقط ، والتي لن تعاني من مرض خطير. بالنسبة لبقية الأزواج ، لم يتم تحديد جنس الأجنة أو الكشف عنها ، وهذا محظور بموجب القانون.
بمجرد اكتمال التشخيص ، تتم دعوة الزوجين للنقل.

نقل الأجنة وإعادة الزرع
تتمتع الأجنة التي تم تربيتها لمدة خمسة أيام بفرصة أعلى للنجاح في الزراعة ؛ عند إعادة زرعها ، ليست هناك حاجة لعدد كبير من الأجنة المنقولة. عند إعادة زراعة "يومين" أو "ثلاثة أيام" ، هناك مخاطر أكبر تتمثل في عدم ترسخ الأجنة ، وبالتالي يتم حقن 2-3 أجنة في رحم المرأة.
يتم عرض صور للزوجين عن الكيسات الأريمية الناتجة مع وصف أجنة مفصل ويطلب منهم الاختيار - كم عدد الأجنة التي سيتم زرعها. إذا تم الحصول على أكثر من ثلاثة منهم ، فقد يقترح الأطباء حفظ الأجنة المتبقية بعد النقل بالتبريد.

يمكن للزوجين إعادة استخدام الأجنة المجمدة ، التي سيتم تخزينها في بنك مبرد ، فيما بعد ، على سبيل المثال ، إذا كانوا يريدون المزيد من الأطفال ، أو لبروتوكول متكرر إذا فشل الأول.
من الناحية القانونية ، تتاح للأزواج الفرصة ليس فقط لترك الأجنة لتخزينها (مقابل أموال منفصلة) ، ولكن أيضًا للتبرع بها كمتبرعين للأزواج الآخرين الذين يرغبون في إنجاب الأطفال ، وكذلك نقلها إلى احتياجات العلم للدراسة والتجارب. القرار غير قابل للاستئناف ومختوم بالتوقيعات.
بعد تسوية جميع الإجراءات الشكلية ، يتم اصطحاب المرأة إلى غرفة العمليات الصغيرة. على كرسي أمراض النساء ، يقوم الطبيب بإدخال العدد المطلوب من الأجنة في تجويف الرحم من خلال قسطرة. الإجراء غير مؤلم وسريع. بعد ذلك ، تبقى المرأة في وضع هادئ وثابت لمدة ساعة دون أن تتحرك. ثم يقدمون لها توصياتها للمرحلة التالية ويسمحون لها بالعودة إلى المنزل.


فترة الزرع
بعد نقل الجنين ، تأتي أصعب فترة للمرأة وزوجها - الانتظار. في الأيام الأولى بعد الزراعة ، تكون المرأة في إجازة مرضية. يُنصح بالكذب أكثر ، والراحة ، والحصول على قسط كافٍ من النوم ، وتناول الطعام بشكل جيد ، وتقليل القلق. يمنع منعا باتا الاستحمام بالماء الساخن والسباحة ورفع الأثقال أثناء انتظار الزرع.
يجب على المرأة اتباع جميع توصيات الطبيب ، وتناول الأدوية الهرمونية بالجرعات اللازمة لدعم الحمل ، إذا حدث. الجنس هو بطلان ، كما لا يمكنك ممارسة العادة السرية وتجربة النشوة بأي طريقة أخرى ، لأن توتر عضلات الرحم المصاحب للنشوة الجنسية الأنثوية يمكن أن يمنع انغراس البويضة في الطبقة الوظيفية لبطانة الرحم.

يجب ألا تنتظر ظهور أعراض وعلامات خاصة للحمل ، لأن الانغراس بعد التلقيح الاصطناعي يحدث غالبًا في وقت متأخر كثيرًا عن الحمل الطبيعي. في المتوسط ، يعتبر من الطبيعي جدًا أن يحدث الانغراس بعد 3-8 أيام من نقل الأجنة إلى تجويف الرحم.
نزيف الانغراس ، الذي يتجلى على شكل بضع قطرات من إفرازات دموية أو هزيلة في وقت ربط البويضة ، بعيد كل البعد عن الجميع وليس دائمًا ، إلى جانب ذلك ، على خلفية "الزرع" المتكرر بعد إعادة الزرع ، من الصعب ملاحظة نزيف الانغراس.
يمكن أن تُعزى الأعراض الأولى بشكل غير مباشر إلى زيادة درجة حرارة الجسم لمدة أسبوع أو أكثر قليلاً بعد إعادة الزرع. تستيقظ في المساء أو بعد الظهر ، وقد تعتقد المرأة في البداية أنها مصابة بنزلة برد ومريضة.

ومع ذلك ، فإن التأكيد الموثوق لبروتوكول التلقيح الاصطناعي الناجح لا يمكن إلا أن يكون تشخيصًا للحمل في الوقت المناسب.
هل حملت؟
تشخيص "الوضع المثير للاهتمام" بعد التلقيح الاصطناعي له خصائصه الخاصة. لذا ، فإن شرائط الاختبار ، التي عادة ما تكون مغرمة جدًا بالنساء ، في هذه الحالة ليست مناسبة ، لأن المريضة تلقت علاجًا هرمونيًا طويل الأمد ، وقد تم إعطاؤها حقنة من هرمون الحمل ، وبالتالي قد يظهر الاختبار نتيجة إيجابية خاطئة.
الطريقة الأكثر موثوقية وجديرة بالثقة لمعرفة ما إذا كان بروتوكول الإخصاب في المختبر ناجحًا هي اختبار الدم لـ hCG. يوصى بالبدء في القيام بذلك من اليوم الرابع عشر بعد نقل الجنين. إذا نجحت عملية الزرع ، فسيتم العثور على تركيز متزايد من هذا الهرمون في دم المرأة. إذا لم يتم زرع طفل واحد ، ولكن تم زرع طفلين أو ثلاثة في وقت واحد ، فإن مستوى الهرمون يرتفع بما يتناسب مع عدد الأجنة.

إذا تم العثور على الهرمون ، ولكن مستواه منخفض جدًا ، يُعرض على المرأة أن تأتي وتتبرع بالدم مرة أخرى بعد أيام قليلة. سيساعد هذا في فهم ما إذا كان الحمل يتطور ، أو ما إذا كان الحمل خارج الرحم متجمدًا ، فقد حدث الإجهاض في أقرب تاريخ ممكن.
في اليوم الحادي والعشرين بعد إعادة زرع الجنين ، تُجرى عادةً الموجات فوق الصوتية الأولى. سيساعد في تأكيد بيانات الاختبارات المعملية. وبعد 10 أيام أخرى ، يتم إجراء فحص ثانٍ بالموجات فوق الصوتية ، مما يسمح لك بإثبات جدوى الجنين. تعتبر فترة الحمل بعد التلقيح الاصطناعي ، كما هو الحال في الحمل الطبيعي ، أي في وقت أول فحص بالموجات فوق الصوتية (21 يومًا بعد النقل) ، تكون المرأة حاملًا بالفعل لمدة خمسة أسابيع.
تُكمل الموجات فوق الصوتية الثانية بروتوكول أطفال الأنابيب الناجح تمامًا. تُعطى المرأة مستخرجًا عن العلاج وتُرسل إلى عيادة الرعاية السابقة للولادة في مكان الإقامة من أجل التسجيل في المستوصف.


تكرار الإخصاب في المختبر
إذا كان من الضروري إجراء عملية أطفال الأنابيب ثانية ، فسيتعين على الزوجين مرة أخرى جمع جميع الفحوصات وإجراء الاختبارات. وفقًا للحصة ، لا يُسمح بإجراء التلقيح الاصطناعي أكثر من مرة واحدة في السنة. من أجل أموالهم الخاصة ، يمكن للزوجين الدخول في بروتوكولات متكررة في كثير من الأحيان. استعدادًا للتلقيح الاصطناعي المتكرر ، إذا لم يمر نصف عام ، فستظل بعض التحليلات التي تم جمعها مسبقًا مناسبة.
عادة ، يوصى بالتلقيح الاصطناعي المتكرر بعد الدورة مع التحفيز الهرموني بعد 3 أشهر فقط من الأولى. هذه المرة ضرورية لإجراء فحص شامل وتحديد أسباب فشل التلقيح الاصطناعي في البروتوكول السابق. إذا تم إخصاب المرأة دون تحفيز مسبق ولاحق بالهرمونات ، فيمكن إجراء محاولة ثانية في وقت مبكر من الشهر المقبل.
إذا جاء الحمل ، لكنه انتهى بالفشل (الإجهاض ، فوات الحمل ، الحمل خارج الرحم) ، بعد العلاج والفحص المناسبين ، تُنصح المرأة بالانتظار 5-6 أشهر قبل البدء في التخطيط لبروتوكول جديد.

التبرع بالتلقيح الصناعي
الإخصاب في المختبر بالمواد البيولوجية المانحة له خصائصه الخاصة. إذا كنت تخطط لاستخدام بويضة مانحة ، فمن الصعب أن تختار بنفسك المتبرع. يجب أن تتمتع المرأة بصحة جيدة ، ويجب أن يكون لديها أطفال يُحملون ويولدون بشكل طبيعي ، ويجب أن يتطابق المتبرع والمتلقي مع بعضهما البعض من حيث فصيلة الدم وعامل Rh ، وأن يكون لهما أيضًا تشابه خارجي معين ، لأن الطفل الذي تحمله امرأة واحدة سيكون متماثلًا إلى آخر ، والدته البيولوجية. لا يمكن أن يكون المتبرع قريبًا بالدم لرجل تم التخطيط لاستخدام حيواناته المنوية في التلقيح الاصطناعي.
يخضع المتبرع لجميع الفحوصات اللازمة ويدخل في برنامج المتبرع. إنه متبرع فردي ، تدفع عائلته مقابل خدماته.

إذا تم تقديم بويضة من متبرعة لامرأة من بنك تجميد ، فإن المتبرع مجهول الهوية ، وستتمكن الأسرة من تلقي معلومات عامة عنه فقط - العمر ، والمهنة ، ولون العين ، والشعر ، والبشرة ، والوزن ، والطول. يتم فحص جميع بيض المتبرع في بنك التبريد بعناية ويتم اختيار الأفضل فقط.
تخضع الحيوانات المنوية المتبرع بها أيضًا لرقابة صارمة ، بعد ستة أشهر من الولادة ، يتم وضعها في الحجر الصحي حتى يتم تلقي الفحوصات التي تؤكد عدم إصابة المتبرع بالعدوى التناسلية وفيروس نقص المناعة البشرية وأمراض أخرى. المتبرعون بالحيوانات المنوية هم رجال في سن الإنجاب ولديهم صورة منوية سليمة تمامًا وسليمة. سيتلقى الوالدان المتوقعان أيضًا معلومات عامة فقط عن المتبرع - الطول والوزن والجلد ولون العين والعرق والعمر والمهنة.
تعتبر البروتوكولات مع المواد الحيوية المانحة أغلى بكثير بالنسبة للعائلة.

الفعالية والنتائج
إن تقنية التلقيح الاصطناعي الباهظة الثمن والمعقدة للأسف ليست فعالة للغاية. وفقًا للإحصاءات ، فإن حوالي 35-45٪ فقط من البروتوكولات في روسيا ناجحة. 80٪ فقط من النساء يحملن وينجبن بنجاح ، وقد نجح بروتوكولهن. يتم كتابة حقيقة عدم وجود ضمانات للحمل في العقد لتقديم الخدمات الطبية ، ويتم إبلاغ المرضى بذلك حتى في مرحلة التحضير للتلقيح الاصطناعي.
ما لا يزيد عن ثلث النساء ، بحسب وزارة الصحة ، حملن في المحاولة الأولى. ومع ذلك ، مع البروتوكولات المتكررة ، يزداد احتمال الحمل الذي طال انتظاره بشكل كبير. بنحو 10٪ - في حالة البروتوكول الثاني وبنفس المقدار - في المحاولة الثالثة.

بدءًا من البروتوكول الرابع ، تقل الفعالية ، ويقل الاحتمال المتوقع للحمل ، لكن هذا لا يمنع بعض النساء من القيام بـ 6 أو 7 محاولات أو أكثر ، واحدة منها ناجحة بالضرورة.
تحدث حالات حمل متعددة في 60٪ من حالات إعادة زراعة جنينين أو أكثر. عدد الأولاد والبنات الذين تم حملهم باستخدام التلقيح الاصطناعي هو نفسه تقريبًا ، ولكن بعد ولاد الفتيات بالحقن المجهري ، يكون الفارق ضئيلًا - 51٪ من الفتيات مقابل 49٪ من الأولاد.
الأزواج الذين تمكنوا من الحمل في المحاولة الأولى غالبًا ما يقررون إجراء التلقيح الاصطناعي الثاني بعد بضع سنوات. لكن نجاح البروتوكول في المرة الأولى لا يضمن نفس الفعالية في المحاولة الثانية.

ليس نادرًا ، بعد بروتوكول التلقيح الاصطناعي الأول غير الناجح ، تصبح المرأة حاملًا بطريقة طبيعية تمامًا. يحدث هذا في 25٪ من البروتوكولات الفاشلة. يبدأ العلاج بالهرمونات عمليات أكثر كثافة في الجسم ، ويعاد بناء الجهاز التناسلي للمرأة ويبدأ العمل بكامل طاقته ، وبالتالي ، في بعض الحالات ، يصبح الحمل ممكنًا دون تكرار الإخصاب في المختبر.
كلما كانت المرأة أصغر سنًا ، زادت احتمالية حملها في بروتوكول أطفال الأنابيب. العمر الأمثل الذي يُقدر أن تكون فرص الحمل فيه مرتفعة للغاية هو أقل من 30 عامًا. الفرص كبيرة للنساء دون سن 35. بعد 35 ، تقل احتمالية الحمل في البروتوكول الأول إلى 30٪ ، وعند 40 لا تزيد احتمالية حدوث الحمل عن 20٪. بعد 43 عامًا ، لا تزيد الفرص عن 6-8٪. ومع ذلك ، فإن التاريخ يعرف الحقائق عندما تمكنت النساء من الحمل من خلال التلقيح الاصطناعي حتى في سن الخمسين.

كلما كانت الحالة الصحية للمرأة أفضل ، زادت احتمالية نجاح بروتوكول أطفال الأنابيب. عمليات الإجهاض السابقة وانتباذ بطانة الرحم والأورام الليفية والندوب على الرحم نتيجة العمليات الجراحية السابقة تقلل من فرص نجاح الزراعة.
البروتوكولات المتكررة مع المواد المبردة - البويضات المجمدة أو الأجنة أو الحيوانات المنوية - لا تؤدي بشكل أفضل من البروتوكولات مع البويضات الطازجة والحيوانات المنوية. فعاليتها على نفس المستوى.
من ناحية أخرى ، عادةً ما تُظهر بروتوكولات الدورة الطبيعية للتلقيح الاصطناعي بدون دعم هرموني نتائج إيجابية أقل وغير متكررة من محاولات التحفيز.

الحمل والولادة بعد التلقيح الاصطناعي
يجب أن يكون نهج الحمل ، الذي نشأ بفضل التلقيح الاصطناعي ، مختلفًا تمامًا ، وليس كما هو الحال في الحمل الطبيعي. ولا تكمن النقطة في أن حمل طفل (أو أطفال) شيء مختلف بشكل كبير ، فالمرأة التي كانت تعاني من العقم لفترة طويلة ، على الأرجح ، لديها الكثير من المشاكل المصاحبة ، والتي أصبحت في البداية سبب العقم.
بسبب العمر والأمراض ، يصبح الحمل بعد التلقيح الاصطناعي أكثر خطورة.
في الأشهر الثلاثة الأولى من الحمل ، يكون لدى النساء احتمالية عالية للإجهاض التلقائي والإجهاض وتلاشي الحمل. وبحسب التقديرات المختلفة فإن النسبة تتراوح بين 30-60٪.غالبًا ما تكون النساء بعد التلقيح الاصطناعي حاملاً بتوأم أو ثلاثة توائم ، وهو عامل خطر إضافي. بالإضافة إلى ذلك ، بحلول نهاية الأشهر الثلاثة الأولى ، عندما تبدأ المشيمة في العمل عند الأمهات الحوامل ، غالبًا ما تكشف النساء بعد التلقيح الاصطناعي عن تشوهات في المشيمة ، وشذوذ في موقعها (التقديم ، والانفصال ، والشيخوخة المبكرة).
ينشأ خطر الإجهاض أيضًا من الهرمونات التي أخذتها المرأة في مرحلة تحفيز المبيض ، ثم بعد نقل الجنين. إنهم لا يغيرون فقط توازن القوى في نظام الغدد الصماء للأم الحامل ، ولكن غالبًا ما يكونون بمثابة عامل يثير تفاقم الأمراض المزمنة القديمة ، والتي في المراحل المبكرة لا تساهم بأي شكل من الأشكال في إنجاب طفل.
في النصف الثاني من الثلث الثاني من الحمل وفي الثلث الثالث من الحمل ، تكون النساء اللواتي يحملن طفلًا في أنبوب اختبار أكثر عرضة للإصابة بمقدمات الارتعاج ، بالإضافة إلى جميع المضاعفات المرتبطة به. تبلغ نسبة حدوث الولادة المبكرة حوالي 25-36٪.


لهذا السبب ، منذ لحظة التسجيل ، ستأتي المرأة إلى طبيب النساء والتوليد أكثر بكثير من الأمهات الحوامل الأخريات. وأيضًا سيتعين عليها إجراء المزيد من الاختبارات وفي كثير من الأحيان للخضوع لفحوصات معينة.
إن حمل طفل بعد التلقيح الاصطناعي يتطلب من المرأة أن تكون مسؤولة وراغبة في ولادة هذا الطفل. سيتعين عليك فقط تناول الطعام بشكل صحيح ، كما يقول الطبيب ، سيتعين عليك تناول الحبوب والفيتامينات بدقة في الموعد المحدد ، وفي أي وقت تحتاجين إلى الاستعداد للذهاب بلا شك في اتجاه الطبيب إلى المستشفى للحفاظ على الحمل.

يحدث الحمل بدون مضاعفات بعد التلقيح الاصطناعي في حوالي ثلث الأمهات الحوامل اللواتي يستخدمن طرق المساعدة على الإنجاب. النساء اللواتي خضعن لعمليات التلقيح الصناعي بسبب عامل العقم الذكري يحملن الطفل بشكل أكثر أمانًا وينجبن الأطفال.
يمكن أن تكون الولادة طبيعية ومع الجراحة.
الخيار الثاني هو الأفضل ، ويتم وصف معظم النساء لعملية قيصرية مخططة من أجل عدم المخاطرة بحياة الأم والطفل ، لأن عملية الولادة بعد التلقيح الاصطناعي يمكن أن تستمر أيضًا في الانحرافات والمضاعفات.

أسباب فشل التلقيح الاصطناعي
لسوء الحظ ، ليس من الممكن دائمًا معرفة الأسباب الحقيقية للفشل الذريع ، لكن من الضروري محاولة القيام بذلك. في بعض الأحيان تكون الأسباب قابلة للإزالة ، ويحتاج الطبيب فقط إلى تغيير نوع البروتوكول ، أو تغيير الدواء أو الجرعة ، حتى يحدث الحمل الذي طال انتظاره. في أغلب الأحيان ، يتم إعاقة عملية الزرع للأسباب التالية:
- عمر؛
- قيم عالية لتركيز الهرمون المنبه للجريب ؛
- الحصول على عدد قليل من البيض.
- تم الحصول على عدد قليل من الأجنة أثناء الإخصاب في المختبر ؛
- سوء نوعية الأجنة.


من بين الأسباب الداخلية التي تمنع في كثير من الأحيان ظهور الحمل بعد نقل الجنين ، يمكن ملاحظة ما يلي:
- بطانة الرحم.
- اضطرابات بطانة الرحم الأخرى.
- موه البوق.
- عدم التوافق الجيني للشركاء ؛
- زيادة الوزن والسمنة.
- ضعف جودة الحيوانات المنوية.


تقلل العادات السيئة (التدخين وشرب الكحوليات) من احتمالية تجذر الأجنة. حتى التدخين السلبي خطير. غالبًا ما يكمن سبب الفشل في عمليات المناعة - يرفض جسم المرأة على مستوى المناعة البويضة ، حتى لو تمكنت من الزرع.
القلق والتوتر والقلق وعدم الاستقرار العاطفي والصراعات في المنزل والعمل تزيد من احتمالية حدوث انتهاك لإنتاج الهرمونات الجنسية عن طريق هرمونات التوتر ، ونتيجة لذلك قد لا يحدث الزرع أو سيتم رفض البويضة في أسرع وقت ممكن.

أطفال الأنابيب - ما هم؟
لا يختلف الأطفال المولودون في أنبوب الاختبار عند الولادة عن أقرانهم المولودين بعد الحمل الطبيعي. ومع ذلك ، فإن الشائعات الشائعة تصف باستمرار الاختلافات بالنسبة لهم ، وقد يشعر الزوجان اللذان يخططان للتلقيح الصناعي بالخوف ببساطة من تلك الشائعات غير المحتملة التي تنتشر في المجتمع حول أطفال التلقيح الاصطناعي. أكثر هذه الأشياء إثارة للخوف تتعلق بالقدرات الإنجابية للطفل نفسه.
لسبب ما ، يُعتقد أن الطفل "الصديق للبيئة" سيكون بالتأكيد عقيمًا عندما يكبر. لقد أكد الأطفال الذين حملوا بهذه الطريقة منذ 30-40 عامًا من خلال مثال شخصي أن الأمر ليس كذلك. العقم وراثي فقط عندما يكون وراثيا. في 99٪ من الأزواج الذين يلجأون إلى الإخصاب في المختبر ، يتم اكتسابها ، وبالتالي لا يمكن أن يرثها الأطفال.
إذا كان العقم وراثيًا ، فسوف يدرك اختصاصي الوراثة ذلك بالتأكيد في مرحلة إعداد الزوجين للتلقيح الصناعي ، وسيتم تقديم بروتوكول للزوجين باستخدام الحيوانات المنوية أو البويضة المانحة. يمكن تتبع العديد من الأمراض ذات الطبيعة الوراثية من قبل علماء الأجنة أثناء تشخيص ما قبل الانغراس. علاوة على ذلك ، فإن العقم الأولي الحقيقي نادر جدًا.

تتعلق الشائعة الثانية بالصحة ومتوسط العمر المتوقع للأطفال المولودين في أنبوب اختبار معمل. هناك بالفعل فرق هنا ، ولكن من الواضح أنه ليس للأسوأ. بسبب الاختيار الأولي للخلايا والتشخيصات الجرثومية عالية الجودة فقط ، يتم زرع أقوى الأجنة قبل نقل الأجنة. لذلك ، يلاحظ العديد من أطباء الأطفال أن الأطفال "الصديقين للبيئة" هم أقوى وأكثر مرونة ، فهم يمرضون بمعدل أقل ويتعافون بشكل أسرع.
تعتبر العيوب الخلقية عند الأطفال التي تم تصورها في بروتوكول أطفال الأنابيب أقل شيوعًا بنسبة 45٪ في الممارسة الطبية مقارنة بالأطفال العاديين. يتطور مثل هؤلاء الأطفال في بعض الأحيان قبل تقويم التطور. هم مرحب بهم ، أيها الأحباء ، الآباء والأمهات قدموا الكثير لإنجاب الأطفال ، لذلك فهم عادة ما يشاركون في تنميتهم بحماس خاص.

لا يزال من الصعب الحديث عن متوسط العمر المتوقع لأطفال أطفال الأنابيب. احتفلت الفتاة الأولى التي ولدت بفضل أخصائيي الخصوبة مؤخرًا بعيد ميلادها الأربعين. إنها لا تشكو من صحتها ، فهي تربي أطفالها ، لذلك سيكون من الأصح العودة إلى مسألة متوسط العمر المتوقع في غضون 50-60 سنة أخرى. عندها ستكون الإحصائيات كاملة وشاملة.
يشعر البعض بالخوف من موقف الدين تجاه التلقيح الاصطناعي. أشد هذه الطريقة في الإنجاب هم الكاثوليك والأرثوذكس. السابق لا يأخذ التلقيح الاصطناعي بأي شكل وشكل ، تحت أي ظروف. هذا الأخير فقط قد قدم تحفظًا مهمًا - لا يحق للتلقيح الصناعي أن يوجد إلا إذا نجح الزوجان في التخلص منه بسبب اليأس ، إذا لم يظهر العلاج الآخر تأثيرًا ، إذا تم إجراء الإخصاب فقط باستخدام الخلايا الجرثومية للزوجين ، ولم يقم الأطباء بتدمير الأجنة المتبقية.
لا توافق الكنيسة الأرثوذكسية على الأمومة البديلة والمتبرعة بالحيوانات المنوية والبويضات ، لأنها تعتبر أن هذا ينتهك سر وحرمة الزواج الأرثوذكسي بين الرجل والمرأة.


في الإسلام ، المتطلبات هي نفسها تقريبًا - المواد الحيوية للمانحين غير مقبولة ، مثل تأجير الأرحام. لكن استئصال الأجنة الزائدة ، وكذلك ترك الأجنة الزائدة دون رعاية حتى وفاتها الطبيعية ، لا يعتبر قتلًا للأطفال ، لأن المسلمين يعتقدون أن روح الطفل تظهر فقط في 4 أشهر من حمل الأم ، فهي تأتي من الملائكة.
يفرض اليهود بعض القيود على أطفال الأنابيب. بشكل عام ، هم ليسوا ضد الإنجاب ، بل إنهم يشجعونه ، لكنهم يحظرون تأجير الأرحام إذا أصبح أحد الأقارب أمًا بديلة.


بخلاف ذلك ، في إسرائيل ، تدفع الدولة بالكامل تكاليف التلقيح الاصطناعي للأزواج المصابين بالعقم بالمبلغ الضروري حتى ينجب الزوجان طفلين.
الأكثر ولاءً هم البوذيين. إنهم يعتقدون بصدق أن جميع الأساليب جيدة لتحقيق السعادة إذا كانت بطبيعة الحال لا تمنع الآخرين من الشعور بالسعادة أيضًا. لذلك ، في البوذية ، يعتبر أي نوع من التلقيح الاصطناعي مقبولاً إذا كان جميع المشاركين راضين في النهاية عن النتيجة ويمكن أن يصبحوا سعداء.

الأشخاص الذين يدعون أن طفل التلقيح الاصطناعي ليس لديه روح ، وأنه "تفرخ" ، غالبًا ما يكون لهم علاقة بطوائف معينة ، والتي هي في حد ذاتها مدمرة وعدوانية إلى حد ما.
ولكن هناك أيضًا حالات منعزلة من الرفض الشخصي لأطفال الأنابيب بين ممثلي الاعترافات الرسمية. لذلك ، قد تتعلق المشاكل التي يواجهها الآباء الأرثوذكس أحيانًا برفض كاهن معين لتعميد طفل يولد من خلال التلقيح الاصطناعي.
هذه المشكلة لها حل - ما عليك سوى العثور على كاهن آخر أكثر ملاءمة يدرك جيدًا أحدث توصيات الكنيسة الأرثوذكسية الروسية بخصوص أطفال الأنابيب.

المضاعفات والمخاطر بعد التلقيح الاصطناعي
يمكن اعتبار المضاعفات الرئيسية بعد التلقيح الاصطناعي نتائج التحفيز الهرموني. وفقًا لبعض التقارير ، بعد عدة محاولات محفزة ، ينضب مبيض المرأة بشكل أسرع ، ويحدث انقطاع الطمث مبكرًا. لم يتم إثبات الصلة بين أطفال الأنابيب والسرطان. بدلاً من ذلك ، حتى على العكس من ذلك ، فإن أطباء الأورام الممارسين ومعظم علماء العالم على يقين من أن التلقيح الاصطناعي ليس سببًا في حدوث أورام خبيثة في جسم الأنثى. وفقًا للإحصاءات ، يتطور السرطان بشكل رئيسي لدى أولئك الذين لم يكشف الفحص الأولي لهم عن بداية العملية ، وسرع العلاج الهرموني من نمو الورم.
إذا كانت المرأة قبل التلقيح الاصطناعي تتمتع بصحة جيدة ، ولم يظهر فحص الدم لعلامات الورم أي شذوذ ، فلا داعي للخوف من السرطان. لا يؤثر الإخصاب في المختبر أيضًا على متوسط العمر المتوقع للمرأة ، لأن سن اليأس المبكر ، حتى لو بدأ ، لا يقصر سنوات العمر المخصصة.

من الناحية النظرية ، يمكن أن تحدث المضاعفات في أي مرحلة من مراحل التلقيح الاصطناعي - أثناء التحفيز ، يمكن أن تحدث متلازمة فرط التنبيه ، والتي يمكن أن تؤدي إلى نضوب المبيض ، وهناك العديد من هذه القصص على Babiplane. أثناء ثقب المبيض ، قد تنضم عدوى ، وقد يحدث نزيف ، وبعد إعادة الزرع ، قد يحدث انتكاس للأمراض المزمنة ، لكن احتمال حدوث مثل هذه المضاعفات ضئيل للغاية.
يمكن القضاء بسهولة على اضطرابات الغدد الصماء التي تحدث في جسم الأنثى بسبب التحفيز الهرموني الشديد للمبايض ، ويكفي زيارة أخصائي الغدد الصماء بعد الولادة والخضوع للعلاج التصحيحي.

من السهل جدًا تصحيح مشاكل الأوعية الدموية ، واعتلال عضلة القلب ، والتي يمكن أن تحدث نظريًا أيضًا بعد التلقيح الاصطناعي ، من خلال زيارة المعالج وأخصائي أمراض القلب.
أفضل فرصة لتقييم جميع المخاطر المحتملة قبل إجراء التلقيح الاصطناعي هي التحدث إلى طبيبك ، الذي سيخبرك بكل العواقب الطويلة الأجل والعاجلة المعروفة للعلم والتي يمكن أن تحدث بعد البروتوكول والحمل الناجح.

التكلفة
حتى التلقيح الاصطناعي بموجب بوليصة التأمين الطبي الإجباري لا يضمن عدم تحمل الزوجين تكاليف إضافية. أثناء الفحص ، سيتم وصف الاختبارات التي لم يتم تضمينها في برنامج CHI ، على سبيل المثال ، مخطط الحيوانات المنوية. سيتعين على الزوج أن يصنعها على نفقته الخاصة. نتيجة لذلك ، لن يكون المبلغ صغيرًا جدًا ، ولكن ليس كبيرًا كما لو كان الزوجان قد قاما بالتخصيب في المختبر بالكامل على نفقتهما الخاصة.
تشمل تكلفة بروتوكول واحد للتلقيح الاصطناعي الاختبارات الأساسية والفحوصات والتحضير والتحفيز والبزل والدراسات الجنينية والاختيار ونقل ودعم الحمل خلال الشهر الأول بعد الزرع. يتم دفع الحفظ بالتبريد من البيض أو الأجنة المتبقية بعد البروتوكول بشكل منفصل. يتم أيضًا دفع رسوم الخلايا الجنسية والأجنة المانحة بشكل منفصل ، إذا دعت الحاجة إلى ذلك.


تشير بعض العيادات لأغراض الدعاية فقط إلى سعر مراحل معينة ، على سبيل المثال ، تنشيط المبيض فقط أو نقل الأجنة فقط. يجب عليك التحقق من التكلفة الكاملة للبرنامج إذا كان السعر يبدو منخفضًا بشكل مثير للريبة بالنسبة لك. في روسيا في عام 2018 ، في المتوسط ، يكلف التلقيح الاصطناعي من 150 ألف روبل.
يجب ألا تفترض أنه في العيادات الأجنبية ستحصل على تكلفة أقل في التلقيح الاصطناعي ، فهذه الخدمة أغلى بعدة مراتعلى سبيل المثال ، هذا السعر في إسبانيا أعلى بخمس مرات في المتوسط منه في روسيا ، وفي العيادات الألمانية - ثلاث مرات.


تكلفة التلقيح الاصطناعي ببويضة مانحة تكلف 250-300 ألف روبل. سيكلف التبرع بالحيوانات المنوية نصف هذا المبلغ. تختلف أسعار البرنامج الكامل اعتمادًا على الدعم الدوائي المختار ، اعتمادًا على الحاجة إلى تشخيصات ما قبل الزرع (فهي تزيد من تكلفة البروتوكول بحوالي 40-80 ألف روبل).
لوحظت أعلى الأسعار في موسكو والعاصمة الشمالية - في المتوسط ، من 180 إلى 260 ألف روبل لبرنامج التلقيح الاصطناعي ، مع مراعاة الأدوية. في فولغوغراد وفورونيج ، يتراوح متوسط التكلفة من 150 إلى 200 ألف. في منطقة الفولغا ، تبدأ التكلفة من 120 ألفًا وتصل إلى 180 ألف روبل.

المراجعات
وفقًا للمراجعات ، يمنح التلقيح الاصطناعي فرصة ليصبحوا آباء ، ويخوض العديد من النساء والرجال أكثر من محاولة واحدة ، وليس محاولتين ، أو حتى ثلاث محاولات لإنجاب ابنهم أو ابنتهم. تقييمات أولئك الذين حملوا في المرة الأولى إيجابية فقط.
النساء اللواتي لم ينجحن في الحمل ، على الرغم من العديد من الثقوب ، يبحثن عن أسباب في أنفسهن وفي العيادة ، وغالبًا ما يميلن إلى تغيير العيادة والطبيب المعالج. هذا ، في الواقع ، يعمل غالبًا - يعيد الأخصائي الجديد تقييم تاريخ المريض ويختار بروتوكولًا جديدًا ، في الواقع ، يتبين أنه أكثر نجاحًا من جميع البروتوكولات السابقة.

غالبًا ما تلاحظ النساء اللواتي خضعن لعمليات التلقيح الصناعي بموجب بوليصة التأمين الطبي الإلزامي موقفًا أقل انتباهاً للعاملين الطبيين في العديد من العيادات ، بغض النظر عن شكل ملكية مؤسسة الرعاية الصحية. تم التخطيط للبروتوكول على عجل ، ويتم تنفيذه بنفس الطريقة ، ويتم تشغيل المرضى ، والطبيب ببساطة ليس لديه الوقت للخوض في الظروف الشخصية لكل من مرضاه بالتفصيل.
من بين أوجه القصور ، تشير النساء إلى ارتفاع تكلفة الرعاية الإنجابية ، فضلاً عن وجود رواسب نفسية ثقيلة تبقى في حالة محاولة فاشلة ، في بعض الأحيان يكاد يكون من المستحيل التعامل مع الاكتئاب دون مساعدة مهنية من معالج نفسي أو طبيب نفسي. بعض المراحل ، على سبيل المثال ، التحفيز ، تكون صعبة للغاية بالنسبة لمعظم النساء ، وأثناء انتظار النتيجة ، غالبًا ما يتعرضن لنوبات الخوف والذعر.

للحصول على معلومات مثيرة للاهتمام حول التلقيح الاصطناعي ، راجع الحلقة التالية من برنامج "مدرسة دكتور كوماروفسكي".



