
ينتمي النكاف إلى فئة أمراض الطفولة التي يحتاج الطفل فيها بالتأكيد إلى المساعدة. وليس المقصود أن المرض نفسه خطير. تشكل مضاعفاته التهديد الأكبر. كيف ولماذا يتطور النكاف وماذا نفعل في نفس الوقت ، سنخبر في هذه المادة.

ما هذا
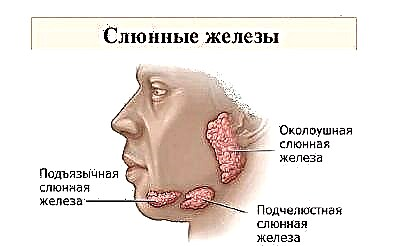
النكاف يسمى شعبيا ببساطة - النكاف. حتى قبل ذلك ، كان المرض ، الذي كان معروفًا منذ زمن بعيد ، يُطلق عليه اسم العثة. كلا الاسمين يعكسان تمامًا الصورة السريرية لما يحدث. في هذا المرض المعدي الحاد ، تتأثر الغدد اللعابية خلف الأذن. نتيجة لذلك ، يتم تنعيم شكل الوجه ، يصبح مستديرًا ، مثل الخنازير الصغيرة.
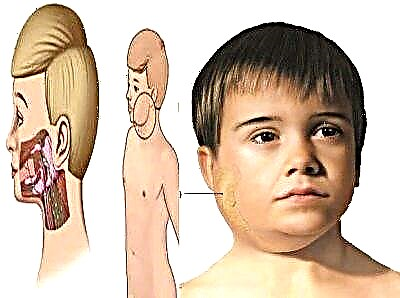
المرض ناجم عن نوع خاص من الفيروسات ، الالتهاب ليس قيحيًا.
في بعض الأحيان ينتشر ليس فقط في منطقة الغدد اللعابية خلف الأذنين ، ولكن أيضًا إلى الغدد الجنسية ، وكذلك إلى الأعضاء الأخرى التي تتكون من أنسجة غدية ، على سبيل المثال ، البنكرياس. كما يتأثر الجهاز العصبي.
لا يمرض الأطفال حديثي الولادة عمليًا بالنكاف ، تمامًا كما لا يحدث المرض عند الرضع. الأطفال من سن 3 سنوات عرضة للإصابة. الحد الأقصى لعمر مجموعة المخاطر هو 15 عامًا. هذا لا يعني أن الشخص البالغ لا يصاب بالنكاف من الطفل. ربما ، لكن هذا الاحتمال ضئيل.
قبل بضعة عقود ، وحتى الآن (من الذاكرة القديمة) ، تخشى العديد من أمهات الأولاد بشدة من هذا المرض ، لأن النكاف ، إذا كان يؤثر على الغدد التناسلية للطفل ، يمكن أن يؤدي إلى العقم. كانت هذه النتيجة شائعة بالفعل منذ نصف قرن. الآن ، فيما يتعلق بالتطعيم الشامل ، يتم الإبلاغ عن حالات النكاف بشكل أقل تكرارًاوأصبح مسار المرض نفسه أسهل إلى حد ما.
يصاب الأولاد بالنكاف عدة مرات أكثر من الفتيات. بمجرد نقله ، يطور النكاف مناعة مدى الحياة لدى الطفل. ومع ذلك ، هناك حالات إعادة العدوى ، إذا لم يتم تشكيل مناعة دائمة لسبب ما لأول مرة. علاوة على ذلك ، فإن الصبيان هم الذين يسودون أيضًا بين "المجرمين المعاودين".
في السابق ، كان يسمى المرض بالنكاف. لقد نجا هذا الاسم في الكتب المرجعية الطبية اليوم ، لكن لا يمكن اعتباره موثوقًا به تمامًا. هذا مرة أخرى ميزة التطعيم. لم تحدث أوبئة هذا المرض منذ عدة عقود ، وبالتالي يتم استبدال صفة "الوباء" تدريجياً. عندما يتم العثور على النكاف في الطفل ، يكتب الأطباء الآن كلمة واحدة في البطاقة الطبية - النكاف.
حول العامل الممرض
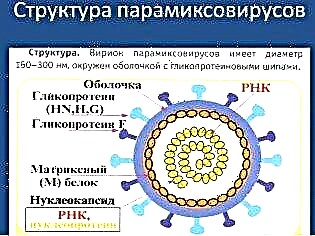
ينتمي الفيروس المسبب لهذا المرض المزعج إلى جنس فيروس روبولا وعلى هذا الأساس فهو أقرب "نسبي" إلى فيروسات الإنفلونزا من النوع 2 و 4 في البشر وإلى عدة أنواع من فيروسات الإنفلونزا في القرود والخنازير. من الصعب وصف الفيروسة المخاطانية بأنها قوية ومقاومة ، لأنها ، على الرغم من كل مكرها ، تتحلل بسرعة في البيئة الخارجية. يموت ، مثل معظم "أقاربه" ، عند تسخينه ، عند تعرضه لأشعة الشمس والأشعة فوق البنفسجية الاصطناعية ، يخشى ملامسة الفورمالين والمذيبات.
لكن في البرد ، يشعر فيروس النكاف بشعور رائع.
يمكن تخزينه حتى في البيئة في درجات حرارة تصل إلى 70 درجة مئوية تحت الصفر.
هذه الميزة هي التي تحدد موسمية المرض - غالبًا ما يمرض النكاف في الشتاء. ينتقل الفيروس عن طريق الرذاذ المحمول جواً ، وتشير بعض المصادر الطبية إلى احتمال الإصابة عن طريق الاتصال.
تستمر فترة الحضانة من لحظة الإصابة حتى ظهور الأعراض الأولى من 9-11 إلى 21-23 يومًا. في أغلب الأحيان ، أسبوعين. خلال هذا الوقت ، يتمكن الفيروس المخاطاني من "الاستقرار" على الأغشية المخاطية لتجويف الفم ، ويخترق الدم ، ويسبب "التصاق" كريات الدم الحمراء والوصول إلى الغدد ، لأن النسيج الغدي هو البيئة المفضلة والأكثر ملاءمة لتكاثرها.
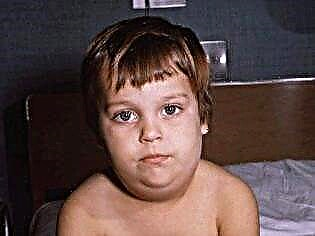
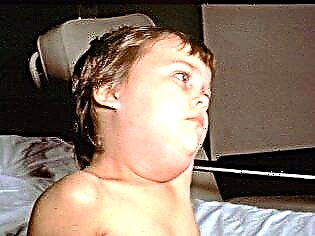
الأعراض
في المرحلة الأولية بعد الإصابة ، لا يظهر المرض بأي شكل من الأشكال ، لأن العامل المسبب للفيروس للمرض يستغرق وقتًا للتغلغل والبدء في العمل داخل جسم الطفل. قبل يوم أو يومين من ظهور أولى العلامات الواضحة للنكاف ، قد يعاني الطفل من انزعاج طفيف - صداع ، شعور بتعب غير معقول ، آلام عضلية طفيفة ، قشعريرة ومشاكل في الشهية.
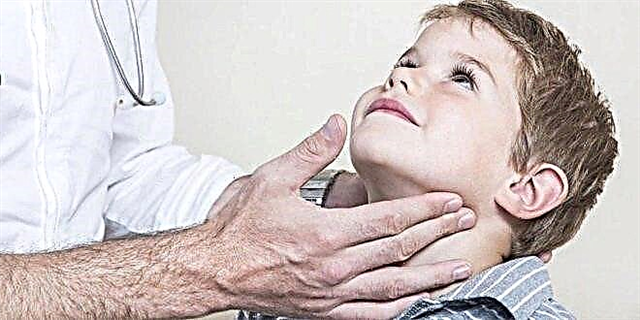
بمجرد دخول الفيروس الغدد اللعابية ، تظهر الأعراض الأولى في غضون ساعات قليلة. أولاً ، ترتفع درجة الحرارة ويبدأ تسمم حاد. بعد حوالي يوم ، تزداد الغدد الموجودة خلف الأذن في الحجم (بشكل متماثل في أحد الجانبين أو كلاهما). هذه العملية مصحوبة بجفاف الفم وألم عند محاولة المضغ أو الكلام.
غالبًا ما يبدأ الأطفال ، وخاصة الأطفال الصغار ، الذين لا يفهمون بالضبط أين يؤلمون ، بالشكوى من "التهاب الأذن". ينتشر الألم حقًا إلى الأذنين ، لذا فإن الأطفال ليسوا بعيدين عن الحقيقة. على عكس الألم ، يمكن أن يكون طنين الأذن واضحًا تمامًا. يرتبط بالضغط الخارجي للغدد المتوذمة على أعضاء السمع.


نادرًا ما تتضخم الغدد اللعابية في نفس الوقت.
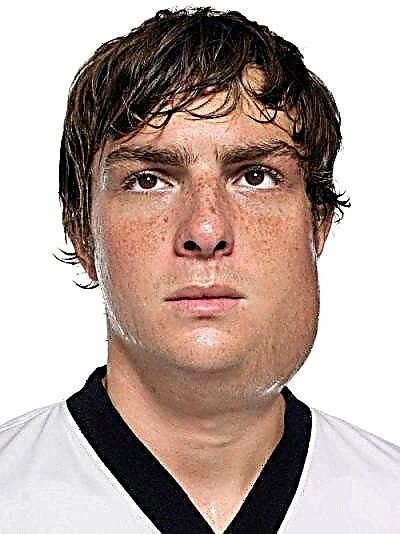
عادة ما يتوذم أحدهما قبل الآخر ببضع ساعات. يبدو وجه الطفل مستديرًا وغير طبيعي. يكون أكثر تقريبًا إذا أصبحت الغدد تحت اللسان وتحت الفك السفلي ملتهبة بعد الأذن.
يكون الانتفاخ فضفاضًا وخفيفًا وفضفاض الملمس. لا يتغير لون بشرة الطفل. في مثل هذه الحالة "المنتفخة" إلى حد ما ، يمكن للطفل أن يبقى لمدة 7-10 أيام. ثم ينخفض المرض.
في غضون أسبوعين بعد ذلك ، قد تبدأ "الموجة الثانية" ، والتي يعتبرها الأطباء من مضاعفات النكاف. مع ذلك ، تتأثر الخصيتين عند الأولاد والمبيض عند الفتيات بالمثل. غالبًا ما يتلقى الأولاد "الضربة" على الجهاز التناسلي. حالات تلف الغدد التناسلية عند النساء هي الاستثناء وليس القاعدة.


في كثير من الأحيان ، يتمكن الفيروس من الوصول إلى غدة البروستات عند الأولاد والغدة الثديية عند الفتيات. يصاحب ظهور النكاف الثاني ، مثل الأول ، ارتفاع في درجة الحرارة وتفاقم الحالة العامة. يزداد حجم الخصيتين المصابتين. لا يمكن تحديد هزيمة المبايض بصريًا ، ولكن التشخيص بالموجات فوق الصوتية سيساعد في ذلك. أيضا ، قد تبدأ الفتاة في الشكوى من آلام شد في أسفل البطن على اليمين أو اليسار ، وكذلك في كلا الجانبين في نفس الوقت. تستمر الحالة حتى 7-8 أيام.
على جزء من الجهاز العصبي أثناء "الموجة الثانية" ، قد تظهر الأعراض أيضًا ، مما يشير إلى مضاعفات النكاف. يحدث التهاب السحايا المصلي في أغلب الأحيان. يمكنك تخمين أن هذا يمكن أن يحدث للطفل عن طريق رفع درجة الحرارة إلى 40.0 درجة وما فوق ، وكذلك من خلال القيء المؤلم المتكرر. لا يستطيع الطفل الوصول إلى القص بذقنه ، ويكاد لا يستطيع التعامل مع المهمة البسيطة المتمثلة في ثني ركبتيه وتقويمهما. إذا بدأ الطفل أثناء عودة المرض يشكو من ألم في البطن ، في الظهر على خلفية الحرارة ، فتأكد يجدر التحقيق في حالة البنكرياس - ربما أصابها الفيروس أيضًا.
تصل درجة الحرارة المصابة بالتهاب الغدة النكفية إلى الحد الأقصى عادةً بعد يومين من ظهور المرض وتستمر لمدة تصل إلى أسبوع.
من الأفضل تحديد تقرح الغدد اللعابية بنقطتين - أمام شحمة الأذن وخلفها. هذه علامات كلاسيكية للنكاف ، ومع ذلك ، من الناحية العملية ، يمكن أن يكون كل شيء متنوعًا تمامًا ، لأن النكاف له درجات مختلفة وأنواع مختلفة ، وبالتالي أعراض مختلفة.
تصنيف
النكاف ، أو كما يطلق عليه ، النكاف الفيروسي ، حيث تتأثر الغدد بفيروس ، يسمى محدد. إنه الأكثر شيوعًا ، وغالبًا ما يستمر في ظهور أعراض ساطعة مميزة. التهاب الغدة النكفية غير النوعي غير مصحوب بأعراض أو مصحوب بأعراض خفيفة. في بعض الأحيان يجعل ذلك من الصعب التشخيص ، خاصة إذا كان مسار الأعراض الأولى غير محدد ، فإن "الموجة الثانية" من هجوم الفيروس في هذه الحالة يُنظر إليها بشكل غير متوقع ، وهو أمر محفوف بالمضاعفات.
النكاف المعدي معدي وينتج دائمًا عن فيروس. الخطر غير المعدي للآخرين ليس كذلك. يمكن أن يكون سبب هزيمة الغدد اللعابية مع التهاب الغدة النكفية العادي هو صدمة الغدد النكفية ، انخفاض حرارة الجسم. يُطلق على هذا النكاف أيضًا اسم غير وبائي.
يمكن أن يحدث النكاف في ثلاثة أشكال:
- معتدل (لا يتم التعبير عن الأعراض أو التعبير عنها بشكل سيئ - درجة الحرارة 37.0 - 37.7 درجة بدون تسمم واضح) ؛
- متوسط (يتم التعبير عن الأعراض بشكل معتدل - تصل درجة الحرارة إلى 39.8 درجة ، وتتضخم الغدد بشكل كبير) ؛
- شديدة (تظهر الأعراض ، حالة الطفل شديدة - درجات الحرارة فوق 40.0 درجة مع وجود طويل الأمد ، تسمم شديد ، انخفاض ضغط الدم ، فقدان الشهية).
عادة ما يكون النكاف حادًا. ولكن في بعض الحالات ، يوجد أيضًا مرض مزمن ، والذي من وقت لآخر يشعر نفسه بالتهاب في الغدد اللعابية في الأذن. عادة ما يكون النكاف المزمن غير معدي. يحدث Vulgar (النكاف العادي) على خلفية تلف الغدد اللعابية فقط. المرض المعقد هو مرض تتأثر فيه الغدد الأخرى وكذلك الجهاز العصبي للطفل.
أسباب الحدوث
عند مواجهة الفيروس المخاطاني ، لا يبدأ المرض لدى كل طفل. السبب الرئيسي الذي يؤثر على إصابة الطفل بالنكاف أم لا هو حالته المناعية.
إذا لم يتم تطعيمه ضد النكاف ، فإن احتمال الإصابة يزيد عشرة أضعاف.
بعد التطعيم ، يمكن أن يمرض الطفل أيضًا ، ولكن في هذه الحالة ، سيكون النكاف أسهل بالنسبة له ، وستكون احتمالية حدوث مضاعفات خطيرة ضئيلة. بالأرقام ، يبدو كالتالي:
- بين الأطفال الذين رفض آباؤهم التطعيم ، فإن معدل الإصابة عند أول اتصال مع الفيروس المخاطاني هو 97-98٪.
- تظهر مضاعفات النكاف في 60-70٪ من الأطفال غير المطعمين. كل طفل ثالث بعد التهاب الغدد التناسلية يبقى عقيمًا. 10٪ من الأطفال غير المطعمين يصابون بالصمم نتيجة للنكاف.

يعتمد الكثير على الموسمية ، لأنه في نهاية الشتاء وأوائل الربيع عند الأطفال ، كقاعدة عامة ، تتدهور حالة المناعة ، في هذا الوقت ينخفض أكبر عدد من عوامل النكاف المحددة. يتعرض الأطفال الذين:
- غالبا ما يعانون من نزلات البرد والتهابات فيروسية.
- أكمل مؤخرًا دورة طويلة من العلاج بالمضادات الحيوية ؛
- تم علاجهم مؤخرًا بأدوية هرمونية ؛
- لديك حالات طبية مزمنة مثل مرض السكري ، على سبيل المثال ؛
- وهم يعانون من سوء التغذية وسوء التغذية ونقص في الفيتامينات والمعادن.
يلعب النظام الوبائي دورًا مهمًا في إصابة الطفل بالنكاف. إذا كان الطفل يذهب إلى روضة الأطفال أو يذهب إلى المدرسة ، فإن فرص الإصابة بالعدوى تكون أعلى بشكل طبيعي. تكمن الصعوبة الرئيسية في حقيقة أن الطفل المصاب يصبح معديًا قبل أيام قليلة من ظهور الأعراض الأولى. لم يشك هو ولا والديه حتى الآن في المرض ، والأطفال المحيطون به مصابين بالفعل أثناء اللعب والدراسة بالمفاصل. وبالتالي بحلول الوقت الذي تظهر فيه العلامات الأولى ، قد يصاب عشرات الأشخاص.

خطر
خلال فترة المرض ، يكون النكاف خطيرًا مع حدوث مضاعفات مثل النوبات الحموية ، والتي يمكن أن تتطور على خلفية ارتفاع في درجة الحرارة ، وكذلك الجفاف ، خاصة عند الأطفال الصغار. في المراحل اللاحقة ، يكمن خطر النكاف في الضرر المحتمل للغدد الأخرى في الجسم.
الأخطر هي آفات الغدد التناسلية والجهاز العصبي.
بعد التهاب الخصية (التهاب الخصيتين عند الأولاد) ، والذي يزول بعد 7-10 أيام ، قد يمر ضمور كامل أو جزئي للخصيتين ، مما يؤدي إلى تدهور جودة الحيوانات المنوية وعقم الذكور اللاحق. الأولاد المراهقون أكثر عرضة للإصابة بالتهاب البروستاتا لأن الفيروس يمكن أن يصيب غدة البروستاتا أيضًا. الأطفال الصغار لا يصابون بالتهاب البروستاتا.
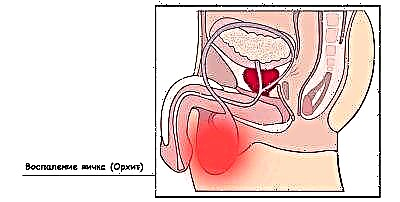
تكون العواقب على الفتيات أقل تواتراً ، لأن الفيروسة المخاطانية لا تؤثر على المبايض كثيرًا. تقدر احتمالية الإصابة بالعقم عند الأولاد بعد الإصابة بالنكاف ، وفقًا لمصادر مختلفة ، بنسبة 10-30٪. يمكن للفتيات المصابات بالنكاف أن ينجبن بعد ذلك أطفالًا في 97٪ من الحالات. فقط 3 ٪ من الجنس العادل ، الذين عانوا من التهاب الغدد التناسلية ، يفقدون وظيفتهم الإنجابية.
تشمل المضاعفات الخطيرة للنكاف آفات الجهاز العصبي المركزي - التهاب السحايا والتهاب السحايا والدماغ. تزداد احتمالية الإصابة بالتهاب السحايا عند الأولاد ثلاث مرات أكثر من الفتيات. أحيانًا تنتهي آفات الجهاز العصبي بحقيقة أن بعض مجموعات الأعصاب تفقد وظائفها ، فيحدث الصمم (في 1-5٪ من حالات النكاف) وفقدان البصر والعمى (1-3٪ من حالات النكاف). عندما يتضرر البنكرياس ، غالبًا ما يتطور مرض السكري. يعاني البنكرياس في حوالي 65٪ من حالات النكاف المعقدة. يتطور مرض السكري في 2-5٪ من الأطفال.

بعد النكاف ، يمكن أن تلتهب المفاصل (التهاب المفاصل) ، وتحدث هذه المضاعفات في حوالي 3-5٪ من الأطفال ، وفي الفتيات أكثر بكثير من الأولاد. إن تشخيص التهاب المفاصل هذا موات للغاية ، حيث يختفي الالتهاب تدريجياً ، بعد 2-3 أشهر من التعافي من النكاف.
لمزيد من المعلومات حول مدى خطورة النكاف ، انظر الفيديو التالي.
التشخيص
لا يسبب النكاف النموذجي صعوبات في التشخيص ، والطبيب بالفعل للوهلة الأولى على مريض صغير يعرف ما الذي يتعامل معه. إن حالة النكاف غير النمطي أكثر تعقيدًا - عندما لا تكون هناك درجة حرارة أو لا توجد درجة حرارة تقريبًا ، عندما لا تتضخم الغدد اللعابية في الأذن. في هذه الحالة ، سيتمكن الطبيب من التعرف على النكاف فقط على أساس الاختبارات المعملية.
علاوة على ذلك ، يمكن لفحص الدم السريري أن يخبرنا القليل عن السبب الحقيقي لتدهور صحة الطفل.
يتم توفير الصورة الأكثر اكتمالا بواسطة طريقة ELISA ، حيث يتم تحديد الأجسام المضادة التي ينتجها جسم الطفل للفيروس المخاطاني الذي دخل الجسم. يمكن العثور عليها حتى لو أصاب الفيروس البنكرياس فقط أو الغدد الجنسية فقط ، ولا توجد أعراض واضحة.
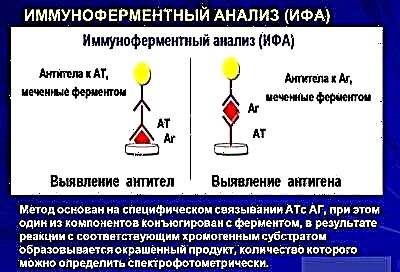
في المرحلة الحادة من المرض ، سيتم العثور على الأجسام المضادة IgM ، وعند الشفاء ، سيتم استبدالها بأجسام مضادة أخرى - يتم تحديد IgG ، والتي تبقى مع الطفل مدى الحياة ، مع كل تحليل وتشير إلى أن الطفل مصاب بالنكاف وأنه محصن ضد هذا المرض. من الممكن تحديد وجود الفيروس ليس فقط في الدم ، ولكن أيضًا في مسحات من الحلق ، وكذلك في إفراز الغدة اللعابية النكفية. تم الكشف عن جزيئات الفيروس في السائل النخاعي والبول.
بما أن الفيروس يحتوي على مادة يمكن أن تسبب الحساسية فقد يكون الطفل كذلك اختبار الحساسية تحت الجلد. إذا انتشر الفيروسة المخاطانية في جسمه ، فستكون العينة إيجابية بعد سلبية. ولكن إذا أظهر الاختبار في الأيام الأولى من بداية المرض نتيجة إيجابية ، فهذا يشير إلى أن الطفل قد عانى بالفعل من النكاف ، والآن يحدث مرض ثانوي.

التشخيصات الإضافية غير مطلوبة ، حتى الأشكال الكامنة للمرض وحالات التشخيص المشكوك فيها يتم حلها واكتشافها نتيجة لفحص الدم أو غسل البلعوم الأنفي.من أجل التشخيص الدقيق ، سيكتشف الطبيب بالتأكيد المدرسة التي يذهب إليها الطفل ، والروضة التي يرتادها ، من أجل سؤال سلطات الرقابة الصحية عما إذا كان هناك تفشي للنكاف مؤخرًا في مؤسسات هؤلاء الأطفال.
إذا تم العثور على الأجسام المضادة للفيروس في المرحلة النشطة في دم الطفل باستخدام طريقة ELISA ، فسيكون من الضروري إبلاغ Rospotrebnadzor ورياض الأطفال أو المدرسة نفسها.

علاج او معاملة
يمكنك علاج النكاف في المنزل. صحيح ، بشرط أن يكون الطفل مصابًا بشكل خفيف أو متوسط من المرض ، يتم تضخم الغدد الموجودة خلف الأذن فقط ، ولا توجد أيضًا حمى عالية (فوق 40.0 درجة) وتسمم موهن. طفل مصاب بالتهاب الغدة النكفية الحاد ، علامات اضطرابات الجهاز العصبي المركزي (التهاب السحايا ، التهاب السحايا والدماغ) ، مع تضخم والتهاب الغدد الجنسية ، تسمم حاد يدخل المستشفى.
نظرًا لأن المضاعفات مثل التهاب الخصية (التهاب الغدد المنوية) هي الخطر الأكبر على الأولاد الأكبر سنًا ، يوصى بشدة جميع المراهقين من سن 12 عامًا بالخضوع للعلاج في المستشفى تحت إشراف الأطباء. يحتاج كل الأولاد الآخرين بالتأكيد راحة السرير الصارمةلأن الامتثال لها يقلل من احتمالية الإصابة بالتهاب الخصية بمقدار 3-4 مرات.


المتطلبات العامة
يشار إلى الراحة في السرير لجميع الأطفال ، بغض النظر عن الجنس. يضاف إليها طعام خاص. بغض النظر عما إذا كان البنكرياس مصابًا أم لا ، يجب إعطاء الطفل طعامًا دافئًا شبه سائل ومهروسًا وبطاطس مهروسة وحبوبًا سائلة. مع الالتهابات الشديدة وتضخم الغدد اللعابية خلف الأذن يصعب على الطفل مضغها ، وبالتالي لا يستحق إعطاء أي شيء يتطلب المضغ من أجل تقليل الضغط الميكانيكي على الفك.
تعطى الأفضلية للأطعمة المطهية على البخار أو المطهي أو هريس الفاكهة أو منتجات الألبان المخمرة. يحظر جميع الأطعمة المقلية والمدخنة والمملحة والمخللة وكذلك العصائر والخضروات النيئة ، الأطعمة الدهنية والمخبوزات. بعد الأكل ، اشطف الحلق والفم بمحلول ضعيف من الفوراسيلين.


لا ينبغي أن يتلامس الطفل مع الأطفال الأصحاء ، لأنه معدي طوال الفترة الحادة. لن يكون قادرًا على المشي إلا بعد أن يأذن الطبيب بذلك - عادةً في اليوم الرابع عشر بعد ظهور المرض. شرط أساسي للعودة إلى الروتين اليومي المعتاد والمشي هو غياب الحرارة والتسمم وعدم حدوث مضاعفات.
يمكن تدفئة الغدد اللعابية الملتهبة بالحرارة الجافة. وسادة التدفئة الكهربائية ، شال أو وشاح من الصوف وملح مُسخن مسبقًا مناسبة لهذا الغرض.

يُمنع منعًا باتًا عمل كمادات الكحول والمراهم والضمادات والمستحضرات في الأماكن المتوذمة. لا يمكنك الاستنشاق بالنكاف.
العلاج من الإدمان
بما أن النكاف مرض فيروسي ، فإنه لا يتطلب علاجًا دوائيًا خاصًا. الأدوية مطلوبة فقط لاستخدام الأعراض. بالإضافة إلى النظام الغذائي والراحة في الفراش والحرارة الجافة ، توصف أدوية خافضة للحرارة للغدد المصابة (عندما ترتفع درجة الحرارة فوق 38.5 درجة). أكثر المنتجات المفضلة التي تحتوي على الباراسيتامول - باراسيتامول ، نوروفين ، بنادول... يساعد عقار ايبوبروفين المضاد للالتهابات بشكل جيد.
إذا كانت درجة الحرارة لا تستجيب بشكل جيد للتصحيح ، فإن الأدوية لا تعمل لفترة طويلة وتتراكم الحمى مرة أخرى ، يمكنك الجمع بين "باراسيتامول" و "إيبوبروفين" ، وإعطائهم بدورهم. أولاً ، دواء ، وبعد بضع ساعات دواء آخر. من المستحيل إعطاء الطفل من درجة حرارة "Asipirin". يمكن أن يتسبب حمض أسيتيل الساليسيليك في الإصابة بمتلازمة راي المهددة للحياة عند الأطفال ، حيث يتأثر الكبد والدماغ. لتخفيف التورم الناتج عن التهاب الغدة النكفية ، يمكنك استخدام مضادات الهيستامين ، بالطبع ، بإذن من طبيبك. "Suprastin" ، "Tavegil" ، "Loratadin" في الجرعات المرتبطة بالعمر ، سوف تساعد في التخفيف من حالة الطفل ، لأنها تقضي على الحساسية التي يسببها الفيروس.


طوال فترة العلاج ، سيحتاج الطفل بالتأكيد إلى توفير نظام شرب وفير. يجب ألا تكون درجة حرارة السائل مرتفعة ، فمن الأفضل أن يتم امتصاص السائل ، والذي في درجة حرارته يساوي درجة حرارة جسم الطفل. لا تؤثر الأدوية المضادة للفيروسات في الغالب على النكاف ولا تؤثر بأي شكل من الأشكال على سرعة الشفاء. يمكن قول الشيء نفسه عن مستحضرات المعالجة المثلية الشائعة ذات التأثير المضاد للفيروسات المعلن.
من الخطأ الكبير إعطاء المضادات الحيوية لطفل مصاب بالنكاف.
لا تؤثر الأدوية المضادة للميكروبات على الفيروس المسبب للمرض ، لكنها تقوض بشكل كبير جهاز المناعة وبالتالي تزيد من احتمال حدوث مضاعفات عشرة أضعاف.
لا يمكن استخدام الأدوية المضادة للفيروسات ، التي تُعطى عن طريق الوريد بشكل أساسي ، في المستشفى إلا لعلاج الأطفال المصابين بالنكاف الحاد والمضاعفات المبكرة للجهاز العصبي المركزي - المصابين بالتهاب السحايا والدماغ أو التهاب السحايا. ستكون هذه الإنترفيرون المؤتلف وكريات الدم البيضاء. جنبا إلى جنب معهم ، يمكن وصف الأدوية منشط الذهن ("Pantogam" ، "Nootropil"). تعمل على تحسين تدفق الدم إلى الدماغ ، وبالتالي تقليل آثار الضرر.
في حالة تلف الغدد التناسلية ، يمكن وصف الأطفال ، بالإضافة إلى خافضات الحرارة ومضادات الهيستامين ، بالتنقيط الوريدي للجلوكوز بحمض الأسكوربيك والدم ، بالإضافة إلى إدخال هرمون الجلوكورتيكوستيرويد "بريدنيزولون"... لدى الأولاد ضمادة خاصة على الخصيتين تحافظ على كيس الصفن في حالة مرتفعة. يتم وضع المستحضرات الباردة (ذات الأساس المائي) على الخصيتين لمدة 2-3 أيام ، ثم الحرارة الجافة (وشاح من الصوف ، على سبيل المثال ، أو صوف قطني جاف) ستكون مفيدة.
مع التهاب البنكرياس ، يوصف دواء يخفف من تشنجات العضلات الملساء ، - "No-shpu" ، "Papaverine"... لتطبيع عمل العضو ، تسمح الأدوية الخاصة المحفزة للإنزيم - "Kontrikal" ، "Aniprol". من الصعب جدًا إعطاء معظم هذه الأموال لطفل في المنزل ، فهي تتطلب إعطاؤه عن طريق الوريد جنبًا إلى جنب مع محلول الجلوكوز ، وبالتالي يوصى بعلاج المرضى الداخليين لطفل مريض يعاني من مضاعفات في شكل التهاب البنكرياس.

في الأيام الأولى ، يمكن وضع البرودة على البنكرياس ؛ وبعد يومين أو ثلاثة أيام ، يمكن عمل كمادات دافئة جافة.
لا يجب إعطاء طفلك أدوية لتطبيع نشاط المعدة ، كما يفعل بعض الآباء من تلقاء أنفسهم.
هذا يمكن أن يضر فقط المريض الصغير. تظهر على جميع الأطفال مركبات فيتامينية مناسبة لأعمارهم ولا تحتوي على الفيتامينات الأساسية فحسب ، بل تحتوي أيضًا على المعادن ، لأنه عند تناول مضادات الهيستامين ، قد يفقد الجسم الكالسيوم.
تدخل جراحي
يجب على الجراحين التدخل في علاج النكاف فقط في حالات استثنائية. وينطبق هذا على التهاب الغدد الجنسية عند الأولاد والبنات والتي لا تستجيب للعلاج بالعقاقير. يقوم الأولاد بعمل شق في الغلالة البيضاء في الخصيتين ، ويمكن للفتيات المصابات بالتهاب حاد في المبايض الخضوع للتدخل بالمنظار. عادة لا توجد مثل هذه الحاجة ، وهذه تدابير يائسة أكثر من الممارسة الطبية الحالية للنكاف.
مراقبة المستوصف
يجب مراقبة جميع الأطفال بعد النكاف في العيادة المحلية لمدة شهر. تم تسجيل الرجال الذين عانوا من مضاعفات الجهاز العصبي المركزي لدى طبيب أعصاب وأخصائي أمراض معدية لمدة عامين. يتم ملاحظة الأطفال بعد هزيمة الغدد التناسلية من قبل طبيب المسالك البولية وأخصائي الغدد الصماء لمدة 2-3 سنوات على الأقل. بعد التهاب البنكرياس ، يجب مراقبة الطفل من قبل أخصائي أمراض الجهاز الهضمي لمدة عام على الأقل.
الكسب غير المشروع
لا يعتبر النكاف مرضًا مميتًا ، ومعدل الوفيات منخفض للغاية. لكن المضاعفات والعواقب طويلة المدى للنكاف خطيرة للغاية ، لذلك يتم تطعيم الأطفال ضد النكاف. لسوء الحظ ، لا يزال هناك آباء يرفضون التطعيم لأسباب شخصية. وتجدر الإشارة إلى أنه لا توجد حاليًا أسباب مبررة طبياً للضرر من هذا التطعيم.
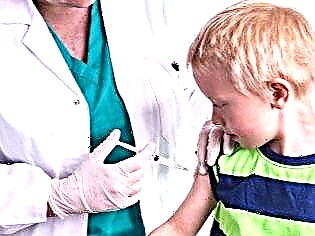
يتم إعطاء التطعيم الأول ضد النكاف ، المنصوص عليه في جدول التطعيم الوطني ، لطفل يبلغ من العمر سنة واحدة.
إذا كان الطفل في هذه اللحظة مريضًا ، ولا يمكن تطعيمه ، فيمكن لطبيب الأطفال تأجيل إدخال اللقاح لمدة عام ونصف. يتم إعطاء التطعيم الثاني لطفل يبلغ من العمر 6 سنوات بشرط ألا يكون مصابًا بالنكاف قبل هذا العمر.
للتحصين ، يتم استخدام لقاح حي يحتوي على جزيئات ضعيفة ولكنها حقيقية من الفيروسات. يتم إنتاج اللقاح في روسيا. تلقيح تحت الجلد.
يتم إعطاء الدواء نفسه للطفل على أساس غير مجدول إذا كان على اتصال بشخص مصاب بالنكاف. في هذه الحالة ، من المهم إدخال اللقاح في موعد لا يتجاوز 72 ساعة بعد الاتصال. إذا كان الطفل قد تم تطعيمه مسبقًا ، فلا داعي للإعطاء العاجل لدواء يحتوي على فيروسات مخاطية حية. في أغلب الأحيان ، يتم تطعيم الأطفال في روسيا بعقار من ثلاثة مكونات ، بلجيكي أو أمريكي ، يحميهم في نفس الوقت من الحصبة والحصبة الألمانية.
الأطفال المصابون بضعف المناعة مرضيًا - المصابون بفيروس نقص المناعة البشرية ، والسل ، وبعض أمراض الأورام - يتلقون العلاج الطبي من التطعيم. لكل منهم ، يتم اتخاذ قرار التطعيم ضد النكاف بشكل فردي ، ولهذا يختارون الوقت الذي تكون فيه حالة الطفل مستقرة إلى حد ما. هو بطلان التطعيم للأطفال الذين يعانون من أمراض الجهاز المكونة للدم.
يُمنع التطعيم إذا كان الطفل مريضاً أو يعاني من حمى أو تسنين أو اضطرابات هضمية أو إسهال أو إمساك. هذا حظر مؤقت سيتم رفعه فور تحسن الطفل.
كما يتم فرض حظر مؤقت على التطعيم ضد النكاف بعد خضوع الطفل لدورة علاج بالأدوية الهرمونية.


بحذر ، سوف يعطي الطبيب الإذن بتطعيم الطفل بحساسية من بروتين الدجاج. تصنع معظم لقاحات النكاف على أساسها ، فتصيب أجنة الدجاج بالفيروس. يعتقد العديد من الآباء خطأً أن مثل هذه الحساسية لدى الطفل هي أساس الانسحاب الطبي الحاسم. هذا ليس صحيحا. تمت الموافقة على اللقاح حتى لمن يعانون من الحساسية، فقط لحالتهم ، الطبيب بعد التطعيم لمدة ساعة أو ساعتين ، سيراقب الطبيب بعناية خاصة ، بحيث في حالة حدوث رد فعل تحسسي ، يتم إعطاء مضادات الهيستامين للطفل بسرعة.
لا يتم إعطاء اللقاح للأطفال الذين تقل أعمارهم عن عام واحد حتى أثناء انتشار وباء النكاف الشديد.
في هذه الحالة ، يكون خطر الإصابة بالعدوى أقل من خطر الإصابة بمضاعفات خطيرة من إدارة الدواء. لا يعتبر اللقاح رسميًا تفاعلًا ، لكن في الممارسة العملية ، يلاحظ الأطباء أنه بعد ذلك ، من الممكن الشعور بالضيق والحمى واحمرار الحلق. لا يبدأ بعض الأطفال في الشعور بالتوعك إلا بعد أسبوع من التطعيم. في هذه الحالة يجب عرض الطفل على طبيب الأطفال.

يمكن أن يصاب الطفل الملقح بالنكاف. لكن هذا الاحتمال أقل بكثير مما لو لم يتم تطعيم الطفل. عادة ما يحدث المرض في حالة المرض بعد التطعيم بشكل خفيف دون مضاعفات ، وأحيانًا بدون أعراض مميزة. يحدث أن يكتشف الشخص عن طريق الخطأ أن لديه أجسامًا مضادة في دمه ، وأنه كان مصابًا بالنكاف ذات مرة.
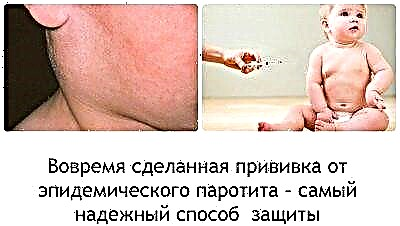
الوقاية
النكاف الوبائي مرض لا يمكن الوقاية منه إلا بمراعاة قواعد النظافة والأكل الصحي. التطعيم هو العلاج الوقائي الأكثر موثوقية. كل شيء آخر هو تدابير الحجر الصحي الصحيحة التي يتم اتخاذها في حالة مرض شخص ما من بيئة الطفل.
يتم عزل المريض لمدة 10-12 يومًا. خلال هذا الوقت ، يتم وضع روضة أطفال أو مدرسة في الحجر الصحي لمدة 21 يومًا. يتم التعامل مع المباني والأطباق والألعاب بعناية خاصة ، لأن الفيروسات المخاطانية تموت عند ملامستها للمطهرات.

جميع الأطفال الذين لم يتم تطعيمهم من قبل ضد النكاف ، وكذلك الأطفال الذين لم يتم تطعيمهم حتى النهاية (تم إجراء لقاح واحد من اثنين) ، يتم تطعيمهم بشكل عاجل إذا لم يمر أكثر من ثلاثة أيام منذ الاتصال بنظير مريض. يمكن للوالدين بمفردهم القيام بكل شيء للوقاية لتقوية مناعة الطفل. هذه هي الطريقة الصحيحة للحياة ، والتغذية الكاملة والمتوازنة ، والنشاط البدني للطفل.





